术中警报监测
文献发布时间:2024-04-18 19:58:21
相关申请的交叉引用
本申请根据35USC§119(e)要求2020年12月6日提交的美国临时专利申请第63/121,940号;以及2021年4月7日提交的美国临时专利申请第63/171,634号的优先权权益;所述美国临时申请中的每一个申请的内容全文均以引用方式并入本文中。
技术领域和背景技术
本发明在其一些实施例中涉及经导管手术的领域,并且更具体地但非排他性地涉及结构性心脏疾病介入。
已经开发并将继续开发针对广泛的结构性心脏疾病(SHD)的治疗。这些治疗通常涉及常常经由经导管递送进行的心脏组织的植入和/或物理操纵。
存在与这些治疗中的某些治疗相关联的新发电导障碍(NOCD)的发生率;例如,在校正以下的手术和/或植入中:房间隔缺损(例如,经由经皮装置闭合术)、主动脉瓣狭窄(例如,经由经导管主动脉瓣置换术、TAVR)和三尖瓣反流(例如,经由瓣环成形术、接合和/或瓣膜置换的装置的经导管植入)。
特别地,心脏传导系统的组成部分(例如房室结(AVN)、希氏束和束支)相对于房间隔的下侧面、膜性室间隔和冠状窦的位置对于各种经皮结构性心脏介入治疗之后的NOCD的风险具有重要的意义。
发明内容
根据本公开的一些实施例的方面,提供了一种呈现指示由经导管心脏手术诱发的新发传导障碍的风险的警报的方法,该方法包括:通过计算机处理器获得指示心脏传导阻滞的度量的参考值;在包括经导管心脏手术的至少一部分的监测时段期间,将度量的测试值与度量的参考值进行比较;其中测试值是通过分析从接受经导管心脏手术的患者记录的ECG信号记录而获得的;确定比较的结果以指示心脏传导阻滞的新发作;以及基于该确定呈现警报。
根据本发明的一些实施例,在对产生确定的测试值执行比较之前,在监测时段期间对多个测试值执行比较。
根据本公开的一些实施例,获得参考值包括从预先确定的值中进行选择,每个预先确定的值与表征经导管心脏手术的非ECG因素相关联。
根据本公开的一些实施例,获得参考值包括分析在经导管心脏手术的执行期间和记录ECG信号以获得测试值之前从患者记录的ECG信号记录。
根据本公开的一些实施例,获得参考值包括分析在经导管心脏手术的执行之前从患者记录的ECG信号记录。
根据本公开的一些实施例,度量是使用在两个界标ECG特征之间定义的间期获得的。
根据本公开的一些实施例,度量是从基于ECG的轴导联确定得出的。
根据本公开的一些实施例,比较包括将度量的测试值与指示临床上显著的心脏传导阻滞的阈值进行比较。
根据本公开的一些实施例,度量是从基于ECG的向量电描记图得出的。
根据本公开的一些实施例,比较包括以下中的一个或多个:确定向量电描记图的环路的位置远离至少部分定义参考度量的位置的警示范围的偏差,该偏差用作度量;确定向量电描记图的环路的导数远离至少部分定义参考度量的导数值的警示范围的偏差,该偏差用作度量;确定向量电描记图的环路内的定时远离至少部分定义参考度量的时间值的警示范围的偏差,该偏差用作度量。
根据本公开的一些实施例,针对多个不同度量的测试值和参考值执行比较,并且度量被定义为使用以下中的一个或多个:一个或多个ECG导联;ECG导联轴的一个或多个确定;以及基于ECG的向量电描记图。
根据本公开的一些实施例,比较使用阈值设置来区分测试值与参考值之间的差异或相似性;并且基于所区分的差异或相似性来呈现警报。
根据本公开的一些实施例,阈值设置是从用于建立临床病症的存在的一组预先确定的标准得出的。
根据本公开的一些实施例,该方法包括访问用户定义的设置,以及使用该用户定义的设置来控制警报对比较的灵敏度。
根据本公开的一些实施例,该方法包括显示示出两个值集的图形,这两个值集分别指示参考值和测试值;并且这两个值集是导联、导联轴和向量电描记图数据值中的至少一者的集合。
根据本公开的一些实施例,比较使用与经导管心脏手术相关联的非ECG因素的值来选择参考值。
根据本公开的一些实施例,该方法包括:由计算机处理器访问数据库,该数据库指示多个经导管心脏手术中的每一个与由于该手术导致的传导阻滞的发生的关联,和表征该手术的非ECG因素的值;以及使用该数据库获得度量的参考值。
根据本公开的一些实施例,该方法包括:由计算机处理器访问ECG信号记录的基线部分;以及从基线部分生成度量的参考值。
根据本公开的一些实施例,生成参考度量包括将从模板ECG信号计算的度量的值与从ECG信号的正在进行的部分计算的度量的值进行比较。
根据本公开的一些实施例,比较的变化结果包括测试值与参考值之间的新差异,并且基于所检测的新差异呈现警报。
根据本公开的一些实施例,该方法包括由计算机处理器访问数据库,该数据库指示与亚阈值心脏传导阻滞相关联的度量的值范围;其中,比较的变化结果包括测试值与值范围的新的对应关系。
根据本公开的一些实施例,经导管心脏手术包括结构性心脏疾病介入。
根据本公开的一些实施例,结构性心脏疾病介入包括由以下组成的组中的任一者:经导管主动脉瓣置换术、间隔缺损修复装置放置,以及瓣环成形术。
根据本公开的一些实施例,该方法包括处理器访问对经导管手术的潜在危险阶段的时间的指示,其中比较和/或呈现部分地基于该指示。
根据本公开的一些实施例的方面,提供了一种用于新发传导障碍的术中监测的装置,该装置包括:处理器和数字存储器,该数字存储器包括命令处理器执行以下各项的指令:访问在经导管心脏手术的执行期间从患者记录的正在进行的ECG信号记录的一部分;将度量的测试值与度量的参考值进行比较,测试值是从正在进行的ECG记录的部分计算的;以及指示器装置,该指示器装置耦合到处理器,并且被配置为呈现指示比较结果的警报;其中该度量指示亚阈值心脏传导阻滞的程度。
根据本公开的一些实施例,连同被配置为记录ECG的ECG电路。
根据本公开的一些实施例的方面,提供了一种医疗监测的方法,包括:在从患者记录ECG期间,自动检测由ECG信号记录指示的NOCD的发作;以及在检测到NOCD的发作时,立即经由电子接口装置向人类医疗看护人员提供自动生成的NOCD发作警示。
根据本公开的一些实施例,NOCD发作警示包括NOCD发作的时间的指示。
根据本公开的一些实施例,NOCD发作警示包括估计NOCD的严重性的指示。
根据本公开的一些实施例,NOCD发警示被呈现给患者不在场情况下的人类医疗看护人员。
根据本公开的一些实施例,NOCD发作警示被呈现给执行患者的经导管心脏治疗的人类医疗看护人员。
根据本公开的一些实施例,在患者的经导管心脏治疗之后的时段期间进行检测。
根据本公开的一些实施例,检测使用由患者的既往状况和治疗参数中的至少一者确定的值。
根据本发明一些实施例的方面,提供了一种医疗医学监测的方法,包括:在医疗治疗期间在患者的心脏传导系统中诱发潜在的新发传导延迟;基于对医疗治疗期间心脏的ECG信号记录的分析,检测新发传导延迟;并且呈现警报,警告新发传导延迟。
根据本公开的一些实施例的方面,提供了一种监测患者的心脏传导系统的方法,包括:访问指示患者的心脏传导系统的基线状态的数据;使用指示基线状态的数据生成指示亚阈值心脏传导阻滞的范围参数;访问从患者监测的正在进行的ECG数据;基于正在进行的ECG数据和指示基线状态的数据为范围参数分配值;使用分配给范围参数的值计算亚阈值心脏传导阻滞的指示;并呈现该指示。
根据本公开的一些实施例,在包括可能诱发传导阻滞的动作的医疗手术期间访问正在进行的ECG数据。
根据本公开的一些实施例,指示患者的心脏传导系统的基线状态的数据包括基线ECG数据,该基线ECG数据选自在医疗手术期间测量的正在进行的ECG数据。
根据本公开的一些实施例,基线ECG数据选自在采取可能诱发心脏传导阻滞的动作之前测量的正在进行的ECG数据的一部分。
根据本公开的一些实施例,指示患者的心脏传导系统的基线状态的数据包括在医疗手术之前测量的基线ECG数据。
根据本公开的一些实施例,生成范围参数包括针对范围参数中的每一个定义:来自基线ECG数据的指示相对较低的亚阈值心脏传导阻滞的范围值;以及从一个或多个预先确定的标准的阈值得出的指示相对较大的亚阈值心脏传导阻滞的范围值。
根据本公开的一些实施例,计算根据针对组合一个或多个预先确定的标准的阈值而定义的逻辑来组合范围参数,并且其中该逻辑从组合阈值参数的布尔运算变换成组合范围参数的其他运算。
根据本公开的一些实施例,其他运算包括最小值运算和最大值运算中的一个或多个。
根据本公开的一些实施例,一个或多个预先确定的标准参照标准12导联ECG的导联的信号特征来定义阈值。
根据本公开的一些实施例,使用比针对执行标准12导联ECG定义的电极少的一组电极从患者获得正在进行的ECG数据。
根据本公开的一些实施例,该组电极由四个电极组成。
根据本公开的一些实施例,指示患者的心脏传导系统的基线状态的数据包括在医疗手术之前测量的基线ECG数据,其中使用标准12导联ECG收集该基线ECG数据。
根据本公开的一些实施例,这四个电极对应于标准12导联ECG的手臂电极和腿部电极,以及胸部电极中的一个。
根据本公开的一些实施例,胸部电极是V6电极。
根据本公开的一些实施例,计算包括将正在进行的ECG数据变换成对应于标准12导联ECG的导联。
根据本公开的一些实施例,变换包括执行修改的逆Dower变换以产生对应于Frank向量心电图导联的导联集,以及对所产生的导联集执行Dower变换以产生对应于标准12导联ECG的导联。
根据本公开的一些实施例,计算指示包括将范围参数组合成单个范围参数,该单个范围参数具有:当范围参数中的每一个的值等于其基线值时指示亚阈值心脏传导阻滞的最小量的第一值;对于范围参数的一个或多个其他值组合,指示至少阈值水平的心脏传导阻滞的存在的第二值;以及在第一值与第二值之间的一个或多个附加值。
根据本公开的一些实施例,第一值是单个范围参数的最小值,第二值是单个范围参数的最大值。
根据本公开的一些实施例,第二值是单个范围参数的最小值,第一值是单个范围参数的最大值。
根据本公开的一些实施例,该指示指示归因于心脏传导系统的特定结构的心脏传导阻滞。
根据本公开的一些实施例,呈现指示包括用呈现在心脏传导系统的特定结构处并且具有指示所述指示的视觉特征的标记来标记心脏传导系统的视觉表示。
根据本公开的一些实施例的方面,提供了一种在患者的心脏内在经导管介入手术期间监测患者的心脏传导系统的方法,该方法包括:接收在介入期间从患者测量的正在进行的ECG数据;评估正在进行的ECG数据以获得亚阈值心脏传导阻滞的指示;并呈现该指示;其中使用以下来评估正在进行的ECG数据:用于评估心脏传导阻滞的存在的标准,该标准基于从患者群体收集的ECG数据以及在测量正在进行的ECG数据之前从患者测量的基线ECG数据预先确定。
根据本公开的一些实施例,基线ECG数据是从静息的患者测量的。
根据本公开的一些实施例,评估正在进行的ECG数据包括:基于范围参数计算亚阈值心脏传导阻滞的指示,该范围参数随着正在进行的ECG数据的特征接近用于定义标准的阈值而单调地变化。
根据本公开的一些实施例,评估正在进行的ECG数据包括:将用于定义预先确定的标准的阈值参数变换成范围参数;并且基于范围参数计算亚阈值心脏传导阻滞的指示。
根据本公开的一些实施例,将用于定义预先确定的标准的阈值参数变换成范围参数包括:建立在阈值参数的基线值与阈值参数的阈值之间范围;其中使用基线ECG数据计算基线值,并且阈值用于定义预先确定的标准。
根据本公开的一些实施例,在介入手术之前从患者接收基线ECG数据。
根据本公开的一些实施例,经导管介入手术包括可能诱发心脏传导阻滞的动作。
根据本公开的一些实施例,在经导管介入手术期间并且在采取可能诱发心脏传导阻滞的动作之前从患者接收基线ECG数据。
根据本公开的一些实施例,评估正在进行的ECG数据以获得亚阈值心脏传导阻滞的指示包括将范围参数组合成单个范围参数,该单个范围参数具有当范围参数中的每一个的值等于其基线值时的最小值,以及当预先确定的标准指示心脏传导阻滞的存在时的最大值。
根据本公开的一些实施例,评估正在进行的ECG数据以获得亚阈值心脏传导阻滞的指示包括将范围参数组合成单个范围参数,该单个范围参数具有当范围参数中的每一个的值等于其基线值时的最大值,以及当预先确定的标准指示心脏传导阻滞的存在时的最小值。
根据本公开的一些实施例,该指示是对心脏传导系统的特定结构处的心脏传导阻滞的指示。
根据本公开的一些实施例,呈现指示包括用呈现在心脏传导系统的特定结构处并且具有指示所述指示的视觉特征的标记来标记心脏传导系统的视觉表示。
根据本公开的一些实施例,预先确定的标准是指标准12导联ECG的导联。
根据本公开的一些实施例,使用比针对执行标准12导联ECG定义的电极少的一组电极获得正在进行的ECG数据。
根据本公开的一些实施例,该组电极包括四个电极。
根据本公开的一些实施例,使用标准12导联ECG收集基线ECG数据。
根据本公开的一些实施例,这四个电极对应于标准12导联ECG的手臂电极和腿部电极,以及胸部电极中的一个。
根据本公开的一些实施例,胸部电极是V6电极。
根据本公开的一些实施例,评估包括将正在进行的ECG数据变换成参考对应于标准12导联ECG的导联的标准ECG数据。
根据本公开的一些实施例,将正在进行的ECG数据变换成标准ECG数据包括执行修改的逆Dower变换以产生对应于Frank向量心电图导联的Frank ECG数据集,以及对该FrankECG数据集执行Dower变换以产生对应于标准12导联ECG的导联。
根据本公开的一些实施例的方面,提供了一种用于新发传导障碍的术中监测的装置,该装置包括:指示器装置,该指示器装置被配置为响应于警报指令而呈现警报;处理器,该处理器耦合到指示器装置;以及数字存储器,该数字存储器可由处理器访问,并存储用于基于ECG数据确定心脏传导阻滞的存在的标准;其中该存储器还存储命令处理器执行以下操作的指令:访问在经导管心脏手术的执行期间从患者记录的正在进行的ECG信号记录的一部分;使用从患者记录的基线ECG数据和所存储的标准,从正在进行的ECG记录的部分计算指示部分心脏传导阻滞的程度的度量的测试值;并且基于所计算的测试值向指示器装置发送警报指令。
根据本公开的一些实施例,连同被配置为记录ECG信号记录的ECG电路。
根据本公开的一些实施例,数字存储器存储基线ECG数据。
根据本公开的一些实施例,指令命令处理器以:将用于标准的阈值参数变换成范围参数;并基于范围参数计算测试值。
根据本公开的一些实施例,指令命令处理器通过建立基线值与阈值之间的范围来将用于标准的阈值参数变换成范围参数,其中阈值用于标准,并且基线值是使用规则从基线ECG数据得出的。
根据本公开的一些实施例,所存储的标准用于基于ECG数据确定任何患者的心脏中的心脏传导阻滞的存在。
根据本公开的一些实施例,指令命令处理器通过将范围参数组合成单个范围参数来计算测试值,该单个范围参数具有:当范围参数中的每一个的值等于其基线值时的最小值,以及当预先确定的标准指示心脏传导阻滞的存在时的最大值。
根据本公开的一些实施例,指令指示处理器通过将范围参数组合成单个范围参数来计算测试值,该范围参数具有:当范围参数中的每一个具有等于其基线值的值时的最大值,以及当预先确定的标准指示存在心脏传导阻滞时的最小值。
根据本公开的一些实施例,警报指令指示心脏传导系统的特定结构处的心脏传导阻滞。
根据本公开的一些实施例,指示器装置显示心脏传导系统的视觉表示,其具有呈现在心脏传导系统的特定结构处的标记以及指示警报指令的视觉特性。
根据本公开的一些实施例,所存储的预先确定的规则是指标准12导联ECG的导联。
根据本公开的一些实施例,使用比针对执行标准12导联ECG定义的电极少的一组电极获得正在进行的ECG信号记录,并且装置包括连接到电极的接口,该接口具有少于十个的电极附接端口。
根据本公开的一些实施例,该组电极由四个电极组成。
根据本公开的一些实施例,数字存储器存储使用标准12导联ECG收集的基线ECG数据。
根据本公开的一些实施例,这四个电极对应于标准12导联ECG的手臂电极和腿部电极,以及胸部电极中的上个。
根据本公开的一些实施例,胸部电极是V6电极。
根据本公开的一些实施例,指令命令处理器将从患者记录的正在进行的ECG数据变换成参考对应于标准12导联ECG的导联的标准ECG数据。
根据本公开的一些实施例,处理器通过执行修改的逆Dower变换以产生对应于Frank向量心电图导联的导联集,以及对所产生的导联集进行Dower变换以产生12导联ECG来变换正在进行的ECG数据。
除非另外定义,否则在本文使用的所有技术术语和/或科学术语的含义与本公开涉及的领域的普通技术人员通常理解的含义相同。尽管与本文所述的方法和材料类似或同等的材料和方法可以用于本公开的实施例的实践或测试,但下文描述了示例性方法和/或材料。在有冲突的情况下,以包含定义的专利说明书为准。另外,材料、方法和实例仅是说明性的并且不意在是必然进行限制。
如本领域技术人员将理解的,本公开的方面可以体现为系统、方法或计算机程序产品。因此,本公开的方面可以采取完全硬件实施例、完全软件实施例(包括固件、驻留软件、微代码等)或组合软件和硬件方面的实施例的形式,这些实施例在本文通常都可以称为“电路”、“模块”或“系统”(例如,一种方法可以使用“计算机电路”来实现)。此外,本公开的一些实施例可以采取体现在一个或多个计算机可读介质中的计算机程序产品的形式,这些计算机可读介质具有体现在其上的计算机可读程序代码。本公开的一些实施例的方法和/或系统的具体实施可涉及手动、自动或其组合执行和/或完成所选择的任务。此外,根据本公开的方法和/或系统的一些实施例的实际仪器和装备,几个所选择的任务可以例如使用操作系统通过硬件、软件或固件和/或其组合来实现。
例如,根据本公开的一些实施例的用于执行所选择的任务的硬件可以被实现为芯片或电路。作为软件,根据本公开的一些实施例的所选择的任务可以被实现为由计算机使用任何合适的操作系统执行的多个软件指令。在本公开的一些实施例中,在方法中和/或由系统执行的一个或多个任务由数据处理器(关于使用数字位组操作的数据处理器,在本文也被称为“数字处理器”)执行,诸如用于执行多条指令的计算平台。任选地,数据处理器包括用于存储指令和/或数据的易失性存储器和/或用于存储指令和/或数据的非易失性存储器,例如磁性硬盘和/或可移动介质。任选地,还提供网络连接。还任选地提供显示器和/或诸如键盘或鼠标的用户输入装置。这些具体实施中的任一个在本文更一般地被称为计算机电路的实例。
一种或多种计算机可读介质的任何组合可用于本公开的一些实施例。计算机可读介质可以是计算机可读信号介质或计算机可读存储介质。计算机可读存储介质可以是例如但不限于电子、磁、光、电磁、红外或半导体系统、设备或装置,或前述各项的任何合适的组合。计算机可读存储介质的更具体示例(非详尽列表)将包括以下:具有一根或多根电线的电连接、便携式计算机软盘、硬盘、随机存取存储器(RAM)、只读存储器(ROM)、可擦除可编程只读存储器(EPROM或闪存)、光纤、便携式光盘只读存储器(CD-ROM)、光存储装置、磁存储装置或前述各项的任何合适的组合。在本文档的上下文中,计算机可读存储介质可以是能够包含或存储用于由指令执行系统、设备或装置使用或与其结合使用的程序的任何有形介质。计算机可读存储介质还可以包含或存储供此类程序使用的信息,例如,以计算机可读存储介质记录的方式结构化的数据,以便计算机程序可以将其作为例如一个或多个表、列表、阵列、数据树和/或其他数据结构来访问它。在本文,以可检索为数字位组的形式记录数据的计算机可读存储介质也被称为数字存储器。应当理解的是,在一些实施例中,在计算机可读存储介质本质上不是只读的和/或处于只读状态的情况下,计算机可读存储介质任选地还被用作计算机可写存储介质。
在本文,数据处理器被称为“被配置为”执行数据处理动作,只要该数据处理器耦合到计算机可读介质以从其接收指令和/或数据、处理这些指令和/或数据,和/或将处理结果存储在同一或另一计算机可读介质中。所执行的处理(任选地对数据)由指令指定。处理行为可以另外地或替代地通过一个或多个其他术语指代;例如:比较、估计、确定、计算、识别、关联、存储、分析、选择和/或变换。例如,在一些实施例中,数字处理器从数字存储器接收指令和数据,根据这些指令处理数据,和/或将处理结果存储在数字存储器中。在一些实施例中,“提供”处理结果包括传输、存储和/或呈现处理结果中的一者或多者。呈现任选地包括在显示器上示出、通过声音指示、在打印输出上打印或以其他方式以人类感官能力可及的形式给出结果。
计算机可读信号介质可以包括例如在基带中的或作为载波的一部分的传播的数据信号,该传播的数据信号具有体现在其中的计算机可读程序代码。这种传播的信号可以采取多种形式中的任一种,包括但不限于电磁、光或其任何合适的组合。计算机可读信号介质可以是计算机可读存储介质之外的任何计算机可读介质,并且可以通信、传播或传送程序以供指令执行系统、设备或装置使用或与其结合使用。
体现在计算机可读介质上的程序代码和/或由此使用的数据可以使用任何合适的介质传输,包括但不限于无线、有线、光纤电缆、RF等,或前述各项的任何合适的组合。
用于执行本公开的一些实施例的操作的计算机程序代码可以以一种或多种编程语言的任意组合来编写,包括诸如Java、Smalltalk、C++等的面向对象的编程语言和诸如“C”编程语言或类似编程语言等的常规过程式编程语言。程序代码可以作为独立软件包完全在用户计算机上执行、部分在用户计算机上执行,部分在用户计算机上执行并且部分在远程计算机上执行,或完全在远程计算机或服务器上执行。在后一种情况下,远程计算机可以通过包含局域网(LAN)或广域网(WAN)的任何类型的网络连接到用户计算机,或者可以连接到外部计算机(例如,使用互联网服务提供方通过互联网连接)。
本公开的某些实施例在下文可以参考根据本公开的实施例的方法、设备(系统)和计算机程序产品的流程图和/或框图来描述。应当理解的是,可以通过计算机程序指令来实现流程图和/或框图中的每一个框,以及流程图和/或框图中的框组合。可以将这些计算机可读程序指令提供到通用计算机、专用计算机或其他可编程数据处理设备的处理器以产生机器,使得经由计算机或其他可编程数据处理设备的处理器执行的指令创建用于实现在流程图和/或框图的框中指定的功能/动作的构件。
这些计算机程序指令还可以存储在计算机可读介质中,这些计算机程序指令可以引导计算机、其他可编程数据处理设备或其他装置以特定方式起作用,使得存储在计算机可读介质中的指令产生制造制品,该制造制品包含实现在流程图和/或框图的框中指定的功能/动作的指令。
计算机程序指令还可以加载到计算机、其他可编程数据处理设备或其他装置上,以使得在计算机、其他可编程设备或其他装置上执行一系列操作步骤,以产生计算机实现的过程,使得在计算机、其他可编程设备上执行的指令提供用于实现在流程图和/或框图的框中指定的功能/动作的过程。
附图说明
本文参考附图仅通过举例来描述本公开的一些实施例。现在详细地具体参考附图,应当强调的是通过举例并且出于本公开的实施例的说明性讨论的目的示出细节。在这方面,结合附图所进行的描述使可以如何实践本公开的实施例对本领域的技术人员显而易见。
在附图中:
图1A示意性地表示根据本公开的一些实施例的警报系统,该警报系统被配置为发信号通知检测到可能与心脏传导系统损伤相关联的心电图信号;
图1B是示意性表示根据本公开的一些实施例的警报系统的组件的框图,该警报系统被配置为发信号通知检测到可能与心脏传导系统损伤相关联的心电图信号变化;
图2示意性地表示根据本公开的一些实施例的算法,该算法被配置用于检测所记录的体表ECG信号内存在的某些事件的相对定时的变化。
图3示意性地表示根据本公开的一些实施例的单个体表ECG周期的特征;
图4示意性地展示了根据本公开的一些实施例的阈值式警报系统的元素;
图5示意性地展示了根据本公开的一些实施例的基线和可能的警报触发向量电描记图的图形(在二维中);
图6示意性地概述了根据本公开的一些实施例的为图1A至图1B的装置设置警报级别的方法;
图7A示意性地展示了心脏的传导系统的解剖元素;
图7B示意性地展示了根据本公开的一些实施例的用于指示现有和/或早期心脏传导阻滞以及调节心脏阻滞警报设置的用户界面元素;
图8示意性地展示了根据本公开的一些实施例的用于将传导阻滞和/或部分传导阻滞的临床标准转换成用于亚阈值传导阻滞的分级评估的算法的算法策略,以及这些算法的使用;和
图9是示意性展示根据本公开的一些实施例的从缩减的一组测量电极成合成导联ECG的方法的流程图。
具体实施方式
本发明在其一些实施例中涉及经导管手术的领域,并且更具体地但非排他性地涉及结构性心脏疾病介入。
概述
本公开的一些实施例的广义方面涉及来自影响心脏结构的治疗(例如,根据本公开的一些实施例,结构性心脏疾病(SHD)介入)的并发症和不利结果的潜在减少和/或减轻。在本公开的一些实施例中特别关注的并发症是心脏传导系统的结构(例如,希氏束和房室结)的损害引起的那些。操纵这些结构附近的组织的任何心脏介入(例如,心脏消融治疗和/或瓣膜修复治疗)是本公开的一些实施例的潜在目标。
结构性心脏疾病(SHD)是指危害正常心脏功能并且与心脏衰竭和死亡的风险增加相关联的所有非冠状动脉性心脏疾病。它们包括先天性心脏缺损和与衰老、损伤或感染相关的后天性缺损(例如瓣膜功能障碍)。使用经皮疗法治疗的常见结构性心脏缺损包括瓣膜性心脏疾病,诸如主动脉瓣狭窄、卵圆孔未闭(PFO)、房间隔缺损、室间隔缺损、左心室室壁瘤、动脉导管未闭、瓣周漏和肥厚性心肌病。可以进行结构性介入来治疗其他疾病;例如,房颤患者中的左心耳封堵术。
在越来越多的75岁以上个体的群体中,瓣膜性心脏疾病的负担是相当大的,其中超过八分之一的人患有中度或重度动脉粥样硬化(AS)。主动脉瓣狭窄是一种SHD,并且是儿童和成人中的左心室流出道梗阻的最常见原因。瓣膜性AS可导致主动脉瓣口逐渐变窄,这可能导致心内膜炎、栓塞事件、心律失常、心脏衰竭和猝死。在没有接受瓣膜置换的有症状的严重AS成年患者中,近75%的患者在症状发作之后5年内将无法存活。
改进的术前规划、装置创新、操作者经验和植入技术的发展降低了包括死亡和出血的严重围手术期并发症的发生率。然而,尽管取得了这些进步,但一系列并发症限制了诸如(经导管主动脉瓣置换术)TAVR和(左心耳封堵手术)LAAO等的常见结构性心脏疾病(SHD)介入的疗效,并且构成未满足的需求。特别地,某些SHD介入,例如TAVR,可包括新发传导障碍(NOCD)的风险,包括左束支传导阻滞(LBBB)、右束支传导阻滞(RBBB)和房室传导阻滞(AVB)中的一种或多种。例如,此类阻滞可需要在诸如TAVR等手术之后植入永久性起搏器(PPM)。
包括需要PPM植入的高级别房室传导阻滞(AVB)和新发LBBB的NOCD的发生仍然是在TAVR之后的常见并发症。目前,在使用各种类型的经导管心脏瓣膜(THV)的研究中,所报告的TAVR之后的NOCD的发生率差异很大,从5%到65%不等。对12项TAVR研究的荟萃分析发现,新发LBBB出现在22.7%的患者中,在6%至32%的患者中报告了PPM植入,并且在1年的随访中,这两种类型的NOCD均与全因死亡风险增加1.3倍(19.8%对15%,p<0.001)和心脏衰竭住院风险增加1.35倍(7.2%对5.8%,p<0.001)相关联。TAVR之后的PPM植入不仅与死亡和心脏衰竭的风险增加相关联,而且与生活质量下降和成本增加相关联。
包括二尖瓣和三尖瓣修复或置换的许多其他SHD介入可导致NOCD,类似地,房间隔或室间隔的SHD介入与NOCD相关联。如果无意中在心脏传导系统的关键特征附近进行,心脏消融也可能导致NOCD。
在不致力于特定原因理论的情况下,似乎SHD介入可尤其通过各种类型的机械伤害而导致NOCD,这些机械伤害可能随操纵组织和/或植入装置而发生。对组织的压力可来自诸如球囊扩张等的植入前活动,来自涉及装置扩张的植入活动(例如,置换瓣膜),来自通过挤压组织锚固的装置(例如,隔膜修复装置)和/或来自穿透组织(例如,瓣膜成形术装置)。压力可挤压组织。压力可改变诸如聚积的钙化物等的硬质结构对脆弱结构的冲击的程度。解剖变异可能在NOCD中发挥作用-例如,根据患者特定的解剖变异,心脏传导系统结构可能或多或少地受到损害。解剖变异也可能改变所植入的装置的“安全位置”的所在,或者甚至是否存在这样的安全位置。
除了在可能的敏感传导结构附近工作的任何背景风险外,在SHD介入期间还可能存在急性诱发NOCD的风险特别高的特定活动或情况;例如,在组织被强制扩张和/或装置被强制推进或锚固的位置。
根据本公开的一些实施例,本公开的一些实施例的方面涉及基于ECG记录数据提供对现有的、发展中的和/或潜在的新发传导障碍(NOCD)的术中警告。在一些实施例中,操作程序包括植入装置以治疗结构性心脏疾病(SHD);例如,置换心脏瓣膜、小叶接合装置、瓣环成形术装置和/或间隔缺损修复装置。在一些实施例中,操作程序包括操纵组织以修复SHD。
在某些外科手术的情况下,例如,瓣环成形术和/或瓣膜植入术,心脏传导系统的电传输通路存在无意中受到伤害和/或损伤的中度至高度风险。其中一种可能表现为完全或部分心脏传导阻滞-减缓并可能完全阻止沿受损通路的信号传输。
通常,沿这些通路的传输减缓往往会影响体表ECG的记录。查看此类影响的一种方式是注意定义P波、QRS复合波和T波的界标ECG特征(例如,起点、终点和/或峰值)的振幅和/或定时。例如,减缓的传输可延长P到QRS间期,和/或影响QRS波形的宽度。
由于危害心脏传导系统的功能的伤害或损伤(暂时的或永久的),这些界标特征的量值和/或相对定时可发生变化。在本公开的一些实施例中,特别感兴趣的是在P波的界标特征(例如,其终点)与QRS波的界标特征(例如,Q峰值)之间测量的时段的持续时间。在该间期期间,心脏去极化波的电传输从心房沿着和/或到达心脏传导系统的某些关键特征并进入心室。这些关键特征包括,例如,窦房(SA)结、房室(AV)结、希氏束(包括左束和右束)、浦肯野纤维,并且最后是两个心室的收缩性心室心外膜。构成标准ECG信号的各种波的相对定时、振幅以及甚至方向性在某种程度上取决于沿着这些通路的传输的速率,以及用于生成被检查的ECG导联的记录位置。
心脏传导阻滞本身在本质上可能是“亚阈值”-也就是说,从正常传导的功能降低非常细微,足以使标准的临床诊断标准忽略它,或者将其视为模棱两可的。在本文,术语“亚阈值”适用于心脏传导阻滞,在该意义上,该心脏传导阻滞在临床上属于亚阈值。特别地,该术语可以被理解为区别于根据标准的诊断标准具有临床意义的“部分心脏传导阻滞”的类型;例如,即使与临床上公认的“部分”心脏传导阻滞相比,也有可能具有是“亚阈值”的心脏传导阻滞,只要在“完全没有传导阻滞”与临床上公认的“部分”心脏传导阻滞之间存在一系列部分降低的心脏传导功能。
此外,考虑到正常的患者状态和患者群体变异性,可以理解的是,选择用于诊断心脏传导阻滞的各种状态的临床标准,以在广泛的患者群体中达到假阳性和假阴性的适当平衡。这样做的一个潜在结果是,在临床标准建立的临床阈值以下,仍然存在一般的患者群体标准无法区分的一系列亚阈值心脏传导阻滞(不同于完全未阻滞的状况)。然而,在可能损害心脏功能的手术期间进行密切监测提供了检测心脏传导阻滞状况变化的机会,这些变化可以足够快和/或足够大以保证提醒医生,即使它们对一般群体的成员来说不一定很重要。
特别地,尽管ECG信号在任何情况下都会随时间经受自然变化,但某些ECG信号变化可以是足够独特的,以保证通过已检测到潜在NOCD的警示或警告来打断医生。这些ECG变化有时可能本身就是独特的,而在其他情况下,仅在介入期间出现时才是独特的,例如,与介入前的ECG信号相比。
在某些情况下,SHD治疗的状况可能导致ECG变化,例如:
·突发性:例如,与最近记录的(过去10秒内)信号相比,很容易分离。
·位置特定:即,变化是治疗手术的工作位置处的损害/伤害的特性-使人怀疑该工作是导致变化的原因。
·与治疗动作相关:即,在可能影响心脏传导的动作之后的几秒或几分钟的时间窗口内出现。
考虑这些情境状况可有助于改进信号变化的检测,否则这些信号变化可能被认为是微不足道的或无法解释的。
在一些实施例中,所选择的临床标准从更特定的患者群体得出和/或经调整(修改)以适用于更特定的患者群体,这些更特定的患者群体被选择为比作为整体的一般群体更像实际接受手术的患者。例如,更特定的群体实际上可以是患者正在接受的相同手术的候选人(和/或接近候选人)和/或先前已经接受该手术的患者的群体。来自该患者群体的ECG记录任选地用作基于其得出和/或修改临床标准的数据。任选地,该更特定的患者群体还包括实际观察到某种程度的心脏传导阻滞状况变化的患者(及他们的ECG数据):例如,在他们自己的手术期间;或随后,后续变化是否与他们自己的手术相关。任选地,临床标准是基于对凭经验发现的ECG信号的哪些变化指示更特定群体的心脏传导阻滞(例如,与之相关)的观察而得出和/或调整的。这种从更特定群体及他们的ECG数据得出的临床标准具有潜在优势,即,更好地定义在手术背景下被认为是可接受的范围-假设患者已经生病-可能会减少导致警报的假阳性结果,而不会过度降低警报灵敏度。
可以注意到,如果有足够数量的更特定群体的患者可用,则可以基于一种或多种机器学习算法来制定标准。一种或多种算法的输出本身可以是对患者的给定当前监测状况是否处于心脏传导阻滞状态的概率(加权)评估;或者机器学习的输出可以是二进制的,并且在阻滞前和阻滞后状态和/或数据之间使用插值以生成具有中等程度的心脏传导阻滞、心脏传导阻滞可能性和/或心脏传导阻滞风险的患者状况的示例和/或加权评估。
在一些实施例中,ECG监测被执行一段时间,该时间段包括没有由于新发传导阻滞导致的心脏传导延迟的时间(例如,在手术开始之前)和可能有由于新发传导阻滞导致的心脏传导延迟的时间(例如,在手术期间)。任选地,来自没有新发传导阻滞的时段(例如,在与NOCD风险相关联的治疗活动开始之前)的ECG信号记录用于定义基线状况(参考值),将后来的ECG记录时段与该基线状况进行比较。
ECG信号记录可在治疗手术本身期间或术后监测时段期间触发警报。
确定NOCD存在的比较可以使用与正常基线的新偏差(例如,测试值与参考值的新差异)和/或与异常参考值的新相似性(例如,测试值与指示NOCD的参考值的范围内的新匹配)。
本公开的一些实施例的方面涉及数据库的使用,该数据库收集指示与经导管心脏手术的实例共同相关联的非ECG因素的值以及心脏传导阻滞的对应发生的信息。
在一些实施例中,非ECG因素的值和心脏传导阻滞的发生的数据库中的共同相关联用于设置比较标准,该比较标准有助于确定从当前手术的正在进行的ECG的一部分计算的度量值是否会触发警报指示。
例如,如果当前手术的患者的非ECG因素的值类似于已记录有心脏传导阻滞风险升高的其他患者的非ECG因素的值,则当前患者也可能被认为处于升高的风险中。
风险升高的发现可提供调节警报设置的理由;例如,为了谨慎起见,响应于不明确的微小变化触发警报。
在本文,术语“度量”是指在数字上指示某些性质的量度。例如,欧几里得距离是距离性质的度量,由方程
本公开的一些实施例的方面涉及在NOCD发作时、在带来产生NOCD的显著风险的手术期间或之后的关键时段期间NOCD的自动检测和警告。
应当注意的是,在这方面,NOCD在“自然”发生时可能被视为缺乏临床意义(根据标准的诊断标准,处于亚阈值),但如果发现是由于手术程序而发生,仍被认为超过了值得警报的阈值。
造成这种差异的原因至少有两个。首先,由于已知或强烈怀疑NOCD的病因,所以仍有可能逆转传导紊乱(可能尤其是微弱传导障碍),例如,通过移除、替换和/或重新定位明显导致这种变化的装置。其次,早期出现的微弱NOCD可能是可能随着时间的推移而发展的更严重(例如,临床水平)的传导紊乱的预兆。
在一些实施例中,正在进行的ECG监测是在进行外科手术(例如,经导管SHD治疗手术)之前、之时或之后不久开始的,这会带来产生NOCD的风险。
如果在监测期间,ECG转变为包含NOCD的指示(例如,经历了指示传导阻滞的变化,诸如ECG信号中某些间期的增加),则发出警报以提醒人类医疗看护人员。看护人员可以是进行治疗的外科医生(例如,如果治疗仍在进行中),和/或在术后是响应的护理人员一在发出警报时该护理人员例如可位于患者不在场的地方(例如,在另一个房间)。警报基本上是在检测之后立即呈现的,例如,在检测的一秒钟内发送消息和/或激活警报装置。
在一些实施例中,警示被配置为带来NOCD发作的时间的指示。任选地,更具体地指示关于针对升高NOCD风险所关注的一个或多个较早事件(诸如整个治疗手术,或治疗的某个步骤)的时间。时间信息可能有助于评估减轻策略和/或识别导致NOCD警报的治疗动作和/或参数。例如,NOCD警报可能是由于压力引起的传导逐渐下降所致。尽早检测到逐渐下降可允许成功的补救动作,例如,移除或重新定位所植入的装置,从而可能会阻止或逆转NOCD。
在一些实施例中,警示被配置为带来NOCD发作的严重性的指示。例如,警示可以传达NOCD发作的识别是试探性的(例如,仍处于跨越和重新跨越检测阈值的状态)还是严重的(例如,跨越和超过检测阈值);和/或渐进的(例如,从基线值开始在几个小时的时段内缓慢地但可检测到的漂移)还是突发的(例如,在几秒钟或几分钟内出现)。
在一些实施例中,基于患者特有的参数和/或患者已经接受的治疗手术来调整在监测期间进行的检测。例如,可以使用在相对更关注避免假阴性而不是假阳性的情况下选择的设置来监测与升高的风险的因素相关联的患者。
本公开的一些实施例的方面涉及指示患者正在接近NOCD,而他们的实际传导障碍相对于标准的诊断标准仍处于亚阈值。在一些实施例中,接近NOCD的指示是从临床标准的标准组到提供指示心脏传导系统的结构的功能状态的分级度量的计算的变换得出的。
临床标准组可以被结构化以生成不同的类别,例如,经由决策树的使用,以适合于它们在支持临床决策方面的起源-例如疾病状态属于或不属于某一类别的诊断,和/或支持做或不微某事的决定,诸如进行治疗介入。根据给定标准组建立的正式或非正式的分类框架,本公开的一些实施例的目的是提供患者正在接近临床显著状态而他们的实际状态仍处于亚阈值的指示。
心脏传导阻滞的临床评估标准可以用例如以下方式表示:
·所测量的ECG信号中的某些特征的缺失或存在。
·某些ECG信号特征的相对值(例如,振幅和/或持续时间的比较)。
·(例如,所测量的ECG信号中的特征的间期和/或振幅的)阈值。
·辅助特征(例如,“典型”但不是必需的特征,或者在存在时否定一些其他标准的结果的特征)。
这些标准可以在标准组内发挥一个或多个作用,例如:
·建立存在潜在医学意义的某种病症的基本发现。
·帮助检测标准组被设计用来识别的特定病症的特征。
·排除其他病症。例如,某些心脏传导量度的减慢可能是由于心脏传导系统的多个分支中的一个处的损害所致。可以引入除减慢本身之外的标准以帮助排除一个或多个分支。
·建立有效性;例如,以避免在存在某种其他压倒性病症(诸如纤维性颤动)时生成使其他标准的应用背后的假设无效的心脏传导阻滞的错误发现。
本发明的一些实施例的目的是产生指示朝向临床标准的分级亚阈值进展的值。在一些实施例中,此类值是基于被布置成产生分类结论的标准而获得的;因此,此类实施例包括将分类标准转换为分级标准。原始的分类标准可以布置在正式的逻辑结构中。
“分类”是指标准的输出采用类别的形式,诸如“无传导阻滞”、“LBBB”(左束支传导阻滞)或“可能的LBBB”(可能的左束支传导阻滞)。尽管类别中的一个是不明确的,但在它没有指示参数值的各种测试与完全性“LBBB”的阈值有多接近的意义上来说它仍然是“分类的”。该类别要么适用,要么不适用。
在一些实施例中,将分类标准转换成分级范围标准(在本文中称为定义“范围参数”)包括对应于相应的原始的一个或多个临床标准的一个或多个参数范围的生成,每个参数范围以阈值表示。例如,原始分类参数可以采用条件语句的形式,诸如“如果V1中的QRS区域<-100mVms”,其中-100mVms是阈值。这样的标准在本文中也被称为定义“阈值参数”。
在一些实施例中,分级参数范围(在本文中也称为“范围参数”)使用相应参数的基线值和从临床标准获得的阈值参数的值来设置。
在一些实施例中,基线值通过来自患者的测量值而获得。例如(继续先前的示例),患者可能具有V1中的QRS区域=-50mVms的初始基线值。可以测量和/或选择该基线值。特别地,基线值可以针对个体患者个性化(例如,因为它本身是基于患者的ECG的测量值),和/或基于患者的已知临床病史中的因素(例如,已知的预先存在的亚阈值心脏传导阻滞程度)进行选择。
任选地使用基线和阈值来生成归一化标度,例如,范围在0与1之间的标度。在所使用的示例中,标度范围0-1映射到-50mVms至-100mVms的测量范围。
原始分类规则中出现的诸如AND和OR等的逻辑运算符在对应的分级规则中可以被其他运算符取代,诸如最小值选择(例如,对于AND),最大值选择(例如,对于OR)或其他函数。例如,复合(包含多于一个子表达式)标准“V1中的QRS区域<-100mVms和V6中的S振幅<=1000μV”被转换成对应的归一化范围(例如,在0与1之间)。使用最小值选择,AND运算被转换成两个归一化范围的当前值中的较小者的选择。
以定性术语表达的标准也可以被分级规则取代。例如,复合临床标准(本身是更大的复合临床标准或“标准组”的一部分)可以表示为“导联I、aVL、V5和V6中的宽切迹或顿挫的R波以及归因于QRS复合波的移位转变的V5和V6中的偶发的RS模式。”根据子组句的非正式表达逻辑,RS模式与带切迹的/顿挫的R波一起是“偶发的”。因此,它本身不能用作独立的替代方案:它既不是必需的(类似于AND),也不是充分的(类似于OR)。在本公开的一些实施例中,使用所选择的函数或函数调节系数将这样的标准并入分级输出中,例如,用于通过诸如指数函数或S型函数等的非线性函数来调节连接的标准。在本文中,以这种方式并入的这样的标准也被称为“增强器”。这样的标准可以是正增强器(增加一个或多个共同标准的重要性)、负增强器(降低一个或多个共同标准的重要性)或两者(以取决于它们自己的范围值的方式)。这些功能的效果可以是,例如,提高和/或降低一些其他评估标准的值。在给定的示例中,附加到“宽切迹或顿挫的R波”的范围定义产生0-1范围内的值。可以使用“RS模式”的存在,例如,以将该值移动到更接近1,其粗略的意义是当还记录RS模式时,宽切迹或顿挫的R波的中间指示被认为更重要。除此之外或另选地,可以使用RS模式的缺失将该值移动到更接近0,其粗略的意义是当未记录RS模式时,宽切迹或顿挫的R波的中间指示被认为不太重要。
本公开的一些实施例的方面涉及将对心脏传导阻滞的状态进行分类的临床定义转换成适用于在线监测患者心脏状态的监测方案,因为它可能倾向于分类状态中的一种,同时仍然保持在状态本身的临床定义之外。
在一些实施例中,所使用的临床标准包括由荷兰鹿特丹伊拉斯姆斯大学医学信息学系(the Department of Medical Informatics at the Erasmus University ofRotterdam in the Netherlands)开发的MEANS(模块化ECG分析系统)标准(Bemmel JH等人,“模块化ECG分析系统MEANS的方法(Methodology of the modular ECG analysissystem MEANS)”,方法信息医学.1990年9月;29(4):346-53),和/或其他已发布的标准,例如Surawicz等人在“关于心电图标准化和解释的AHA/ACCF/HRRS建议(AHA/ACCF/HRRSRecommendations for the Standardization and Interpretation of theElectrocardiogram)”(美国心脏病学会杂志,53:11,2009976-981)中所描述的。
特别地,MEANS系统已被开发用于计算机化的ECG分析以产生诊断分类。例如,Willems J等人在“多导联心电图计算机测量程序的参考数据库(A reference databasefor multi-lead electrocardiographic computer measurement programs)”中(美国心脏病学会杂志1987;10:1313-21)并且Willems JL等人在“用于解释心电图的计算机程序的诊断性能(The diagnostic performance of computer programs for theinterpretation of electrocardiograms)”(新英格兰医学杂志1991;325:1767-73)中已经描述了对该系统的评估。这些参考文献中描述的评估包括对ECG数据的人类裁判评估与ECG数据的计算机化评估的比较,这些评估来自ECG数据本身被选择用于示出某些异常的病例和/或是经过临床验证的各种临床障碍实例的病例。这些示例示出,不仅临床标准,而且用于帮助建立和评估这些标准的基本事实在本质上也可以是分类的:所使用的ECG数据来自已经处于特定的临床定义状态的患者,并且根据这些状态评估分类标准(如果有必要,在其初始发展期间进行修改)。
在本公开的一些实施例中,心脏传导阻滞监测的目的是观察在“无传导阻滞”状态与“传导阻滞”状态之间的患者状态转变的迹象,在“无传导阻滞”状态中,ECG不指示某种类别的心脏传导阻滞,在“传导阻滞”状态中,ECG指示某种类别的心脏传导阻滞的存在。虽然在现有技术中这样的转变是逐步进行的,但在一些实施例中,监测的目的是观察这种转变逐渐发生,并在感测到患者达到“无传导阻滞”与“传导阻滞”之间的某个中间点时发出警示。因此,在一些实施例中,检测到朝向传导阻滞状态的部分转变,而现有技术对此类部分转变视而不见。
在通常情况下,从“无传导阻滞”状态到“传导阻滞”状态的转变例如过于渐进或过于意外以至于无法通过使用ECG监测进行实际检测。然而,一些外科手术情况会带来严重损害和/或危害心脏传导系统的结构的功能的风险,从而使得实时(即,当它们发生时)监测状态转变迹象的选择可能是可行的。
发明人发现检测这样的状态转变会造成一些问题。一个问题是心脏传导阻滞的分类定义是多元的(由多个参数定义)。因此,监测有时不仅仅是监测单个参数朝向类别定义阈值的进展的情况;可能还有组合定义类别的几个阈值要考虑。换句话说,需要以某种方式处理多变量状态数据,以将它们汇集到决策中,从而对临床亚阈值心脏传导阻滞的发展发出警示。任选地,决策本身基于在一定范围内可变的单个度量的值。以某种方式,如下例示,该范围是使用临床标准构建的,该临床标准最初仅生成对心脏传导阻滞状态的分类评估(例如,“在”该状态或“不在”该状态)。
只要临床标准是分类的,就可能无法获得指示心脏功能的测量值如何演变为新的心脏传导阻滞状态的数据。因此,如果有例如两个ECG事件间期(例如,P-R间期和R-T间期),每个间期都必须跨越一定的长度阈值以指示心脏传导阻滞的某种状态,则从临床标准中可能不清楚是否应该假设它们各自的变化都与状态成比例,无论一个间期的延长是否导致另一个间期的延长,或者无论是否通常存在一些其他模式。可能没有单个的典型模式。
在本公开的一些实施例中,通过使用主要基于临床标准的分类集的隐含或明确逻辑结构的组合方法来绕过该限制。在本公开的一些实施例中,所使用的组合方法包括将诸如AND和OR等的逻辑运算转换成诸如最大和最小运算等的比较运算。
除此之外或另选地,使用其他类型的运算;例如,允许参数渐近地相互影响的函数,例如,经由允许一个参数影响另一个参数的权重的S型协函数,其效果是它可以被视为“更接近”或“更远离”其独立值可指示的阈值。这些其他类型的运算可以是有用的,特别是当临床标准被非正式地表达时-例如,使用诸如“经常”、“偶尔”、“很少”、“或有时”等的不明确的短语。
使用临床标准自身的逻辑结构来生成心脏传导阻滞状态的范围度量通常具有适用于辨别患者的心脏传导阻滞状态朝向新的明确定义的状态的移动的优势,即使在没有预先确定构成多元状态的各种参数如何共同演化的图的情况下。特别地,为了响应于手术中的不良事件而发出警报,相比于知道已经发生和/或正在发生的可检测到的大(并且令人担忧的)变化,确切知道患者朝向心脏传导阻滞状态进展的程度可能不那么重要。
与“大变化”的定义相关,还存在附加的问题,即如何设置在监测期间可以观察到的心脏传导阻滞状态演变的范围。在本公开的一些实施例中,该范围的上限(例如,归一化为1的值=“传导阻滞”)被设置为共同满足定义心脏传导阻滞的临床状态的临床标准集的状态。通常,这是满足所有临床标准阈值的边界。尽管可能存在继续超出该限度的变化,但是无论提供什么警示,优选地至少在满足完整的临床状态定义时发出并且优选地更早地发出。
至于下限,优选地将其定义为足够低,以便能够示出朝向新临床状态的亚阈值移动(例如,如果它与范围的上限值相同,则不会检测到参数的亚阈值变化)。然而,下限范围值也优选地被定义为足够高以避免预期患者不会在那里的无意义的“死区”。更具体地,不同的患者可能在手术前已经“不同程度地走向”临床标准定义的状态。在一些实施例中,范围的下端被选择为由要监测的患者的实际预先存在的状态(既往状况)来定义。
既往状况可以是,例如,完全健康的状态,或者是“无传导阻滞”与“传导阻滞”之间的中间状态。在一些实施例中,可以为每种可能的传导阻滞单独定义既往状况。例如,患者的既往状况可被确定为在希氏束中没有任何传导阻滞,但是正在走向左上心室的传导阻滞。
例如,关于“右束支传导阻滞”(RBBB),两名患者可能处于不同的既往状况。第一个患者的既往状况正在部分地发展为RBBB(例如,由于传导速度降低,诸如ECG事件间期等的参数增加),而第二个患者的既往状况是正常的,至少就指示右束支传导的参数显示而言。在这两个患者中,当患者进一步朝向RBBB前进时提醒医生可能是明智的,但相比于在第一个患者中,在第二个患者中在提醒之前可允许更多的进展。
还可以注意到,对每个患者的监测范围进行定制创建了定制的监测方案,尽管如此,该定制的监测方案还是从针对更一般的群体定义的心脏传导阻滞标准得出的。
本公开的一些实施例的方面涉及重新表达(“扩展”)使用缩减的电极子集制作的ECG记录,就好像它们是使用关于实际未使用的电极定义的导联定义的系统(例如,标准12导联ECG系统)制作的一样。该扩展将ECG电极的缩减子集记录的数据变换成可以通过分析工具进行分析的形式,该分析工具被设计用于分析根据例如标准12导联系统提供的输入。此类分析工具可包括例如用于传导阻滞识别的一组临床标准(即,一个或多个复合标准)。
在一些实施例中,临床标准根据标准12导联系统的导联来表示,但用于基于在没有标准12导联系统采用的电极中的一些电极的情况下记录的数据来识别临床病症。例如,在12导联系统的10个标准电极中,仅使用3个至6个电极。此类配置在本文中也被称为“缩减电极”ECG系统。在一些实施例中,实际可用的导联子集通过经由修改的逆Dower变换中间变换到Frank导联系统(用于心电向量图),然后经由Dower变换中间变换到12导联系统而扩展到12导联集。扩展到12导联不会创建新信息(例如,相比于在真正的12导联ECG中所看到的,与扩展的12导联系统的不同导联相关联的数据可比彼此更高度地相关),但重新映射在从明确参考12导联ECG的导联的临床标准组生成分级标准(例如,用于检测用来评估心脏传导阻滞的参数的临床亚阈值变化)方面具有潜在的优势。
应当注意的是,该变换还任选地允许使用12导联系统获得的ECG数据与使用缩减电极的系统获得的ECG的混合使用。例如,可以使用针对12导联系统定义的10个电极获得基线数据,并使用3个至6个电极(例如3个电极或4个电极)获得术中监测ECG数据。
在一些实施例中,使用缩减电极的系统记录的数据基于它们与使用完整ECG导联记录的数据之间的比较来校正;例如,在手术前当患者在休息时。可以使用真正的12导联系统(例如,使用10个记录电极)和导联生成来自完整ECG导联的数据以进行基线记录,这些导联通过使用记录12导联时使用的相同电极的子集变换到12导联系统而生成。优选地选择该子集以对应于手术中使用的缩减电极的ECG记录系统中的电极的布置。
在一些实施例中,基于比较,对到手术中使用的缩减电极的ECG记录系统的12导联的变换进行校正。实际上,这提供了估计从缩减电极的ECG记录系统中“遗漏”的信息中的上些的方法。在一些实施例中,校正包括比较真实的12导联系统与电极子集记录的12导联系统变换的相同基线度量(例如,事件间期)。在度量不同的地方,任选地生成校正以使它们再次匹配。例如,校正可以是以毫秒为单位的偏移量。应用于使用缩减电极的ECG系统的手术中记录,校正可能有助于保持从变换后的ECG系统导联计算的度量与原始记录ECG系统是真实的(例如,10个电极)12导联系统的情况下所计算的度量之间的对应关系。可以使用类似于用于制定和/或测试分类标准的参考数据来生成其他校正类型,例如线性校正。例如,可以将从处于临床验证的心脏传导阻滞的不同状态的患者获得的12导联ECG数据与从相同ECG数据的缩减电极子集变换而来的12导联ECG数据进行比较。在匹配它们所需的校正不同于从基线数据确定的校正的情况下,可以根据(例如,个体患者的)基线状态与临床心脏传导阻滞状态(例如,如从受试者的群体中所确定的)之间的参数距离而生成使所应用的校正不同的线性(或以其他方式插值的)校正。
在详细解释本公开的至少一个实施例之前,应当理解的是,本公开的应用不一定限于以下描述中阐述的和/或在附图中展示的结构的细节和组件的布置和/或方法。本公开中描述的特征,包括本发明的特征,能够具有其他实施例或能够以不同方式实践或执行。基于ECG的警报系统和操作方法
现在参考图1A,其示意性地表示根据本公开的一些实施例的警报系统100,该警报系统被配置为发信号通知检测到可能与心脏传导系统损伤相关联的心电图信号特征。
在一些实施例中,警报系统100在其操作配置中包括:
·体表电极105;
·ECG电路110,该ECG电路被配置为接收来自体表电极105的信号并将其转换成体表ECG的记录数据;
·处理器120,该处理器被配置为分析所记录的体表ECG以寻找可能指示心脏传导阻滞的变化;和
·指示器装置130,该指示器装置被配置为根据处理器120产生的分析产生警报指示。
在一些实施例中,体表电极105包括至少两个或至少三个肢体定位电极。在一些实施例中,体表电极105包括一个或多个(例如,多达六个)心前区定位的电极(即,定位在前胸壁上)。
在一些实施例中,ECG电路110被配置为以足够小的时间间期对体表ECG的模拟信号进行采样,以允许精确检测ECG信号的所选择的特征,这些特征在它们的相对定时发生变化时触发来自指示器装置130的警报。体表ECG的采样频率为例如至少1kHz。任选地,采样频率为至少100Hz。
在一些实施例中,处理器120在数字存储器存储的指令的控制下,这些指令在被执行时导致脉冲传输变化检测算法被执行,例如,如关于图2所描述的。
现在参考图1B,其是示意性地表示根据本公开的一些实施例的警报系统100的组件的框图,该警报系统被配置为发信号通知检测到可能与心脏传导系统损伤相关联的心电图信号变化。图1B的系统100是系统100的配置的示例,其更多细节也如关于图1A所描述。
本文描述的关于计算装置402C的一个或多个硬件处理器120的操作的操作由硬件处理器120进行,该硬件处理器执行存储在存储器406C中的代码指令406A。
计算装置402C可以被实现为例如客户终端、服务器、计算云、虚拟服务器、虚拟机、放射工作站、安装在导管实验室内的工作站、移动装置、台式计算机、瘦客户终端、智能手机、平板电脑、膝上型计算机、可穿戴计算机、眼镜计算机和/或手表计算机。
可以实现基于计算装置402C的系统100的多个架构。例如,计算装置402C可以被实现为具有软件(例如,代码406A)的现有装置(例如,客户终端),该软件执行例如关于图2、图6、图8,和/或图9描述的一个或多个操作。例如,在一些实施例中,代码406A安装在通常存在于导管实验室/介入实验室中的计算机上。在另一具体实施中,计算装置402C可以被实现为专用装置,其上安装有软件(例如,代码406A)。
在一些实施例中,存储代码406A的计算装置402C被实现为一个或多个服务器;例如,网络服务器、网页服务器、计算云、虚拟服务器、放射服务器和介入实验室服务器。所实现的一个或多个服务器基于例如关于图2、图6、图8,和/或图9所描述的操作中的一个或多个通过网络420向一个或多个客户终端421提供服务。在一些实施例中,客户终端421包括位于远离计算装置402C处的终端,例如,可以访问充当服务器的计算装置402C的介入/导管实验室客户。在这样的具体实施中,例如,指示亚阈值心脏传导阻滞的所测量的指示的远程生成的警报和/或数据通过网络420从相应的客户终端421传输到计算装置402C,以用于分发到一个或多个附加的客户终端421。数据任选地通过网络420从计算装置402C传输到一个或多个客户终端421,以呈现在与相应客户终端421相关联的显示器上。
硬件处理器120(在本文中也简称为“处理器”)可以被编程为执行代码406A以实现例如关于图2、图6、图8,和/或图9所描述的操作。
在一些实施例中,硬件处理器120可以被实现为中央处理单元(CPU)、图形处理单元(GPU)、现场可编程门阵列(FPGA)、数字信号处理器(DSP),和/或专用集成电路(ASIC)。处理器120可以包括一个或多个处理器,这些处理器可以是同构的或异构的,它们可以被布置用于作为集群和/或作为一个或多个多核处理器进行并行处理。
存储器406C存储可由处理器120执行的代码指令(例如,以数字形式)。存储器406C可以是例如随机存取存储器(RAM)、只读存储器(ROM)和/或存储装置,例如非易失性存储器、磁介质、半导体存储装置、硬盘驱动器、可移动存储装置和光学介质(例如,DVD、CD-ROM)。存储器406C存储代码406A。
计算装置402C可包括用于与一个或多个指示器装置130通信的输出接口430。指示器装置任选地包括显示器432,例如屏幕或触摸屏。任选地,警示和/或亚阈值心脏状况传导阻滞监测信息(例如,任选地与一个或多个特定心脏传导系统结构相关联的亚阈值心脏传导阻滞的程度)呈现在显示器432上。任选地,该信息被显示为心脏模型或指示器(例如,如关于图7A至图7B所描述的)。除此之外或另选地,输出接口430包括一个或多个声音、振动和/或光产生装置,以产生例如视觉警示221、触觉警示222和/或听觉警示223(图2)。
任选地,计算装置402C包括网络接口418,以用于通过网络420与服务器422通信,例如,以获得诸如软件的更新版本的代码406A,和/或将警报和/或ECG数据传输到服务器422。该数据可以例如指示亚阈值心脏传导阻滞。网络接口418可以被实现为例如网络接口卡、连接到无线网络的无线接口、用于连接到用于网络连接的电缆的物理接口、以软件实现的虚拟接口、提供更高层网络连接的网络通信软件和/或其他具体实施中的一个或多个。
网络420可以被实现为例如因特网、局域网、虚拟网络、无线网络、蜂窝网络、本地总线、点对点链路(例如,有线)和/或前述各项的组合。
任选地,用户界面424与计算装置402C通信。用户界面424可以包括用于用户输入数据的机制,例如触摸屏、鼠标、键盘和/或具有语音识别软件的麦克风。在一些实施例中,用户可以经由呈现在显示器432上的图形用户界面(GUI)输入数据,其中GUI充当用户界面424。
应当注意,一个或多个接口418、426、430可以被实现为例如物理接口,例如电缆接口、无线接口、网络接口,和/或被实现为虚拟接口,例如API、SDK。接口可以各自单独实现,或者多个(例如,一组或所有)接口可以作为单个接口实现。在一些实施例中,ECG接口426包括用于至少10个体表ECG电极的电极附接端口。在一些实施例中,ECG接口426具有用于不超过6个体表ECG电极的电极附接端口,例如6个、5个、4个或3个体表ECG电极。这对于与相对简化的ECG记录设置一起使用来说是潜在的优势,专门用于治疗例如结构性心脏疾病的医疗团队可能更熟悉该相对简化的ECG记录设置;与10个或更多个电极的配置相比,在3个至6个电极配置的ECG记录装备的降低成本和/或增加本地可用性方面也可能具有潜在优势。这对于简化整个手术来说也是潜在的优势。
处理器120可以耦合到存储器406C、数据存储装置408C和接口418、426、430中的一者或多者。
任选地,计算装置402C包括数据存储装置408,例如,用于存储ECG数据。数据存储装置408可以被实现为例如存储器、本地硬盘驱动器、可移动存储装置、光盘、存储装置和/或远程服务器和/或计算云(例如,使用网络连接访问的)。
应当注意,计算装置402C可包括以下组件中的一者或多者:处理器120,存储器406C,数据存储装置408和接口418、412、426、420、434、442,例如,作为独立计算机、作为在当前计算机内实现的硬件卡(或芯片)(例如,导管实验室计算机),和/或作为加载在当前计算机内的计算机程序产品。
现在参考图2,其示意性地表示根据本公开的一些实施例的算法,该算法被配置用于检测所记录的体表ECG信号内存在的某些事件的相对定时的变化。还参考图3,其示意性地表示根据本公开的一些实施例的单个体表ECG周期的特征。
在框202处,在一些实施例中,处理器访问基线ECG信号记录(其可以是正在进行的ECG信号记录的基线部分)。该基线记录可表示在某个先前时段记录的ECG信号;例如,在约10秒或约100秒的过程中。
在框204处,在一些实施例中,基线信号被转换成模板ECG信号。在一些实施例中,转换包括组合(例如,求和或求平均)基线ECG信号记录的各个周期。该组合可以遵循一个或多个程序,这些程序用于将来自各个心跳的ECG信号记录到彼此,使得它们在它们的部分中的至少一个中相位匹配。
在一些实施例中,例如,定义并调节模板窗口以包括例如两个ECG信号心跳周期界标之间的平均间期的例如约90%的持续时间。在一些实施例中,两个R波的峰值之间的平均间期(RR间期)用作配准界标。例如,如果基线信号记录具有1000ms的平均RR间期,则模板窗口任选地设置为900ms。
在一些实施例中,周期的被丢弃的10%(或其他被丢弃的周期部分)被选择为发生在相对不提供关于传导速度的信息的时间,例如,在P波与QRS复合波的时间之间和/或包括该时间。在一些实施例中,例如模板窗口以每个心跳周期的R波峰为中心,并且在R波峰之前和之后延伸长约45%的心跳周期。应当理解,模板窗口不一定将R波峰置于其中心,并且R波峰不一定是用于对齐信号记录的界标特征。使用界标特征(任选地多于一个,如下所述)具有在对检测传导变化重要的一个或多个心跳周期事件处或附近对齐基线的各个心跳的潜在优势;可能最小化由于平均而导致的“模糊”。
在一些实施例中,组合是在时基调节之后执行的,以考虑心率的持续变化。时基调节可以包括,例如,(及时地)拉伸或收缩各个周期ECG信号以时间对齐关键特征;例如,从图3所示的特征中选择的特征。除此之外或另选地,来自各个心跳的ECG信号从经过时间域(例如,以秒为单位)转换成心跳周期相位的域(例如,以百分比或相位角为单位)。
心率与某些ECG信号事件(如图3中标记的哪些事件)的相位间期之间可能存在正常的非线性关系。例如,在两个不相等的心跳周期中,在P波与QRS复合波之间的间期延长小于20%的情况下,可出现长20%的心跳周期。在一些实施例中,模板ECG信号还考虑了那些非线性,例如,通过根据它们的经过的持续时间在多个单独的统计堆栈中对来自基线信号的各个心跳求平均。
在一些实施例中,为了检测变化,相对于“最像”(例如,对于其组成心跳周期具有最相似的经过时间持续时间)针对变化进行分析的ECG信号的统计堆栈进行稍后比较。除此之外或另选地,生成插值函数以估计正态非线性如何在统计堆栈之间变化;稍后的比较可基于该插值函数。
可以注意到,在外科手术期间,通常预期心率保持在足够小的范围内(至少在几秒钟到一分钟左右的间期内),使得这些非线性针对本文所述的目的可以被视为无关紧要的。然而术中心率变化仍然可能发生,并且当考虑到正态非线性时,检测的灵敏度和/或准确性可得到提高。
应当注意的是,模板ECG信号任选地包括对应于不同的ECG导联的多个时间序列记录。“导联”可以被理解为数据记录,区别于用于对数据采样的“电极”;例如,标准的12导联ECG包括从使用十个所放置的电极进行的测量得出的导联。为了记录一些导联,电极成对使用(一个探测电极和一个参考电极)。对于其他导联,电极以其他组合使用;例如,一个探测电极和两个或三个参考电极。在标准的12导联ECG中,双电极导联在所谓的“肢体”电极对之间延伸,并且包括导联I、导联II和导联III导联。附加的导联以三个电极的组合使用肢体电极,其中两个电极组合作为参考电极,一个电极作为探测电极;这些被称为AV、AV和AVF导联。其余导联使用所有三个肢体导联为参考,其中探测电极放置在更靠近心脏的胸部上;这里的六个导联被称为V1、V2、V2、V4、V5和V6。可以使用任何数量的导联,例如,单导联ECG、3导联ECG、6导联ECG、7导联ECG、8导联ECG、12导联ECG或更多数量的导联。对使用标准电极放置或导联的导联没有特别限制,但为了再现性、标准化和/或熟悉度,这些通常是优选的。
预期不同的导联(记录)具有不同的特征,例如,信号特征的不同振幅和/或定时。跳动到跳动的时间对齐调节,就其执行而言,通常一致地应用于在单个心跳周期期间一起记录的所有信号,因为它们都与相同的事件相关。
用于生成模板ECG信号的记录时期包括例如固定的心跳选择(任选地定期更新)、累积的心跳选择或滚动的心跳选择(记录新心跳时丢弃旧心跳)。任选地,根据新近度对心跳的贡献进行加权。从框204返回到框202的循环箭头表示用于生成模板ECG信号的基线ECG信号记录数据的任选的动态更新。
(关于框212所描述的正在进行的ECG信号记录的)当前时间与模板ECG信号的记录时期的结束之间的间期任选地被选择为从单个心跳回到手术的开始的任何值。在一些实施例中,选择该间期以允许相对突然的延长(例如,在约10秒内发展的那些)容易与较慢的变化区分开来,较慢的变化可能作为心脏活动的正常背景变化的一部分发生。
任选地,生成并维护多个模板ECG信号时期;例如,较近的时期(例如,在最后10秒至60秒内完成,和/或紧接在触发事件之前完成)强调快速变化,而较旧的时期(例如,在两分钟或更早之前前完成)强调较慢的变化。特别地:在一些实施例中,模板ECG信号是使用在手术开始时记录的数据建立的,并且在整个手术中保持该模板。除此之外或另选地,在一些实施例中,使用来自触发信号发出之前记录的10个、100个或其他数量的心跳周期的基线ECG信号记录数据在所选择的时间更新模板ECG信号;例如,根据危险的手术动作已经开始的触发信号更新。除此之外或另选地,在一些实施例中,模板ECG信号在滚动平均的基础上被重新生成,从而丢弃和/或减少旧数据的权重,并且在较新的数据变得可用时合并该较新的数据。
在框209处,在一些实施例中,从框204的模板ECG信号计算参考度量。在框209内,框206、框208和框210的操供了从模板ECG信号计算度量的不同可选方法的非详尽示例,这些方法可用于评估ECG特征的变化,这些变化可能是伤害或损伤心脏的电系统的结果,如可能在结构性心脏疾病的治疗期间无意中发生的。
任选地,在框206处,在一些实施例中,分析模板ECG信号以计算基线度量。
图3中指示的信号特征包括:
·P波,其与心房去极化和随后的收缩相关联。
·QRS复合波,其包括向下偏转的Q和S之间的向上信号偏转R。它与心室去极化和收缩事件相关联。
·T波,其与心室复极相关联。
图3中示意性表示的信号特征可用于计算表征单次跳动模板ECG信号时间进程的时间特征的各种度量,例如,包括起点(例如,上升到基线以上至少10%的时间301)、终点(例如,返回到基线301以上不到10%的时间),和/或P波、R波和T波中的任一个或多个的峰值时间。其他界标包括,例如,负向Q波和S波的起点峰值和/或终点的时间,但是由于这些波与正向R波混合,所以一些终点/起点时间可能被认为是重合的。除此之外或另选地,基于ECG信号的一阶或后续导数生成时间界标,例如,P波、Q波、R波、S波和/或T波中的最大变化的相对时间。
可以计算相对时间中的任一个之间的差异,以得出各种ECG信号特征的基线间期特性;例如:
·P波持续时间(在P波起点与P波终点之间)。
·R波持续时间(在R波起点与R波终点之间)。
·T波持续时间(在T波起点与T波终点之间)。
PR间期(在P波的起点与Q波的起点之间,(或在没有Q波的情况下为R波),同时注意,除此之外或另选地,任选地使用P波特征与诸如R波峰等的QRS复合特征之间的任何间期)。
·QT间期(在Q波的起点与T波的终点之间,同时注意,除此之外或另选地,任选地使用T波特征与诸如R波峰等的QRS复合特征之间的任何间期)。
任选地针对ECG的不同导联单独计算间期。
任选地,在框208处,计算一个或多个导联ECG轴;例如,肢体导联轴和/或心前导联轴。ECG轴计算中使用的典型惯例操作以估计向量在其向量空间内“指向”与ECG记录中使用的导联和/或结合实际导联的测量值的“虚拟”导联的实际空间布置对应的方向。
在计算导联轴的方法中,定性方法评估针对特定导联的R波(高于基线301)和S波(低于基线301)的相对振幅。按照惯例,如果R波振幅较大(正),则“轴”通常指向(+90°以内)探测电极,如果S波振幅较大(负),则通常背离探测电极,并且如果S波和R波具有相同的振幅(等电的或等相的),则近似正交于从心脏延伸到探测电极的轴。组合两个或更多个导联的导联轴评估允许将这些类型的估计细化到与单独的每个导联轴评估一致的共享象限区域。任选地,量化单个导联轴评估(例如,根据所测量的差异的量值,而不仅仅是符号)可能允许更精细地计算组合的向量方向。类似地,根据R波振幅和S波振幅任选地计算向量量值。
向量的互相关性可用于确定例如针对基线时段计算的参考向量和针对正在进行的ECG信号记录的时段计算的测试向量的差异和/或相似性。
S波和R波的比较没有特定的限制。可以针对任何时间窗口区域来计算轴,例如包括P波和/或T波的窗口。
这种类型的分析可以作为框206的间期分析的辅助或替代来应用。
任选地,在框210处,计算向量电描记图,例如,肢体导联向量电描记图、心前导联向量电描记图和/或复合导联向量电描记图。与ECG轴计算相比,向量心电图表示心脏的电活动在它们在整个心脏周期中变化的振幅和方向。向量电描记图可以接收来自多个导联的信息贡献,并且由于那些导联本身中的每一个在空间中都具有轴,所以向量电描记图的分量也可以在三个维度上定义。
可以使用各种导联记录绘制向量电描记图在心跳的时段内的演变,以生成3-D图和/或将3-D图投影到平面的2-D图。该图示出了随着电向量的角度和量值随时间变化而由该电向量的尖端描绘出的“向量环路”。向量环路对应于包括心跳周期期间发生的基线偏离的时段,对应于例如P波、QRS复合波和T波。
在框212处,在一些实施例中,访问指示心脏的正在进行的(例如,当前的和/或最近的)电活动的ECG信号数据。该ECG信号数据可以作为单次跳动数据和/或以组合形式访问(例如,作为组合的信号数据,例如,如关于框204针对模板ECG信号数据所描述的)。较长的组合时期可能会减缓对突发事件的检测,但可具有平均化无关变化的“噪声”的优势。任选地,使用单次心跳和多次心跳两者的新ECG信号数据。任选地,同时跟踪新ECG信号数据的多个重叠时期。
在框214处,在一些实施例中,针对在框212处访问的新ECG信号数据计算框206、208、210的度量中的任一个或全部(或在框209中作为参考计算的另一度量)。
在框216处,在一些实施例中,将新的ECG信号数据度量与模板ECG信号度量进行比较。
在框217处,在一些实施例中,关于一个或多个警报条件评估比较结果本身,该警报条件可以由比较结果触发,其中新的ECG信号度量偏离模板ECG信号度量。接下来结合框218进一步讨论警报条件。
在框218处,在一些实施例中,基于所检测的特征变化将指示呈现给操作者(例如,操作医生),这些特征变化根据比较结果指示与信号传播相关联的间期的延长。指示被选择为向操作者强调可能指示心脏传导阻滞的变化。
示例包括比较图219,例如:
·包括表示模板ECG信号的图形的一个或多个图像,例如,作为导联迹线、导联轴向量和/或向量电描记图。
·包括表示新ECG信号的图形的一个或多个图像,例如,作为导联迹线、导联轴向量和/或向量电描记图。任选地,将模板ECG信号和新ECG信号的对应图像叠加,从而允许容易地检测到差异。
·当记录了多个时期(无论是来自较旧和/或较新的ECG信号数据)时,可同时显示多个叠加图像。当没有发生变化时,图像可趋于在正常变异性和所使用的归一化程序的限度内对齐和“隐藏”彼此。随着在几次心跳过程中发生变化,可存在对应的增加,例如,随着位置的不同,所示出的线的表观厚度和/或数量会增加。
可以连续地更新图像中的任一个或全部,例如在每次心跳时更新。
在一些实施例中,示出了度量和/或度量比较结果220的数字指示。在一些实施例中,可以识别并以数字方式或以其他方式标记一个或多个事件间期,以便促进模板ECG信号和新ECG信号的基于时间的比较。例如,可以绝对地和/或相对地(例如,作为百分比变化)示出比较值。例如,通过使用颜色、大小和/或另一种视觉指示来设计样式可用于强调诸如延长程度等的变化。样式可以根据比较结果不断地变化,和/或在超过例如延长的阈值时突然变化。诸如事件间期等的数值的时间进程可以被示为图形,例如,示出自手术开始以来的间期值的图形。
可以呈现ECG信号数据的基于向量的显示以使用时间作为参数变量,其中时间随着沿着函数迹线的距离而变化,而不对应于图形的空间轴。
例如,向量电描记图的环路强调“形状”,该形状根据振幅和角度而不是间期来指示ECG记录数据。传播延迟可导致不同的心脏区域,例如,在略微不同的相对时间去极化,从而将向量电描记图的路径转移到新的方向和/或改变其振幅。正如还针对改变事件间期的指示所描述的,环路改变的度量任选地用数字指示;例如,作为估计向量空间中环路到环路距离的数字,和/或作为向量环路“扫过”的周长、面积和/或体积的比较。这方面的示例也关于图5进行了讨论。
作为图像类型和/或测量类型指示的补充或替代,可以在满某些条件时向用户呈现一个或多个警示(例如,视觉警示221、触觉警示222和/或听觉警示223)。用户可能够修改用于配置警示的选项,例如,警示被激活之前的延长的阈值。任选地,例如,警示是阈值驱动的;例如,间期延长10%或更大的阈值。在一些实施例中,操作者能够设置延长的阈值,超过该阈值警示将被激活。例如,关于图4描述了这样的配置。阈值可以由多个因素共同定义,例如如由表或其他多因素数据结构中的条目所表示的。
在一些实施例中,警示被配置为根据超过阈值的更长持续时间和/或随着阈值被更大量地超过,例如延长超过15%、20%或40%而变得更明显。在一些实施例中,阈值包括变化率参数;例如,在至少10秒内平均变化率为每秒0.5%或更高,瞬时变化率超过某个阈值和/或到目前为止在手术中看到的变化的标准偏差数(例如,三个标准偏差)。
在前文,针对变化的变量给出“延长”的示例,应当理解,可以取代另一度量的变化;例如,轴方向的变化(例如,P波、R波、T波或QRS复合波),或表征向量电描记图的环路形态的度量的变化。
警报可以被实现为刺激任何合适的感觉形态:可听的(例如,音调、口头警告)、可见的(例如,图像显示或基于指示灯的)和/或触觉的(工具、表面和/或用户佩戴的设备的振动)。
阈值感测警报系统
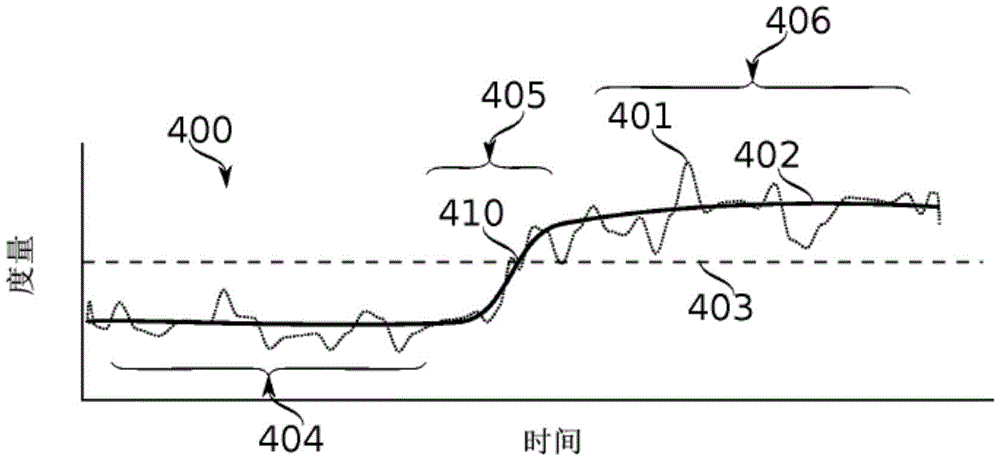
现在参考图4,其示意性地展示了根据本公开的一些实施例的阈值式警报系统的元素。
图形400示出了根据时间的(例如,如关于图2的框209所讨论的度量中的任一个所描述的那样计算的)ECG度量的图形。迹线401表示度量的原始时刻到时刻(例如,心跳到心跳)值,而迹线402表示度量的滤波(例如,时间平均)值。
在示例中,基线404对应于基线ECG信号记录的时间中的全部或部分,例如如关于框202和204所描述的。在区域405内,度量的值正在发生变化;在这种情况下,例如当间期度量由于心脏的传导系统的伤害或损伤而遭受延长时可能发生上升。区域406示出了度量的持续升高的时段。
这是一种可以直接向操作者(例如心脏外科医生)显示的图形,从而允许操作者直观地看到某个度量已经发生了变化。操作者可能够将该视觉指示与他们自己的动作相关联,以了解与心脏传导阻滞相关的潜在并发症正在出现和/或在手术期间已经出现。
在一些实施例中,可以设置阈值水平403,使得可以在阈值交叉点410发出附加的警示和/或警报。在一些实施例中,阈值是自动设置的,例如基于在如针对基线记录的时段所确定的度量中存在的噪声(变化)水平-例如,在基线记录期间高于度量的噪声的三个标准偏差。阈值被任选地设置为应用于滤波后的度量输出和原始度量输出中的一者或两者。使用原始度量为变化的快速检测提供了潜在优势,但可能会以牺牲响应性为代价。滤波度量可能会较慢地指示问题,但对值的正常波动的灵敏度较低,这可能会导致假警报。
向量电描记图和从中得出的度量
现在参考图5,其示意性地展示了根据本公开的一些实施例的基线和可能的警报触发向量电描记图的图形(在二维中)。
图5的三个环路502、501、503分别对应于模板ECG信号的P波、QRS波和T波。依次沿着这三个环路中的每一个环路运动一次也在时间上移动通过对应于单个心跳周期的电向量,每个向量在环路上结束,并从原点开始。对于信号振幅为零的时刻,向量电描记图停留在原点附近。随着信号振幅的增大,环路在对应于电信号在该时刻的方向性的方向上从原点延伸得越来越远。环路的总体形状间接表征了当心脏跳动时在心脏上传播的电去极化和复极化的波的模式。因此,心脏本身中的信号传播定时的中断变成了可能表现为远离向量电描记图的基线形状的中断。
图5示出了如何呈现和/或测量这种失真的示例。环路505表示已经针对向量电描记图505定义的“警示范围”。
在这种情况下,任何给定时刻的警示范围被定义为正交于向量的移动方向延伸一定的距离(在向量空间中),随着振幅(与原点的距离)也增加,该距离(例如,成比例地)增加。根据振幅的这种增加是任选的,但具有强调相对变化的有用性质,这允许较小环路(例如,P波和T波环路502、503)中的较小绝对变化具有可检测性,该可检测性与QRS环路501中稍微相似的绝对振幅变化更具可比性。在二维中,瞬时警示范围是一条线段,并且两个环路505表示该线段沿例如环路501-警示包络-扫过时的端点的位置。在三维中,瞬时警示范围将是,例如,扫出包括失真的管状体积的警示包络的圆盘。
包括区域508和区域509的异常向量电描记图507部分在警示范围包络内(例如,粗虚线区域508)以及部分在警示范围包络之外(例如,粗实线区域509)。可选择设置警报,使得从警示包络的任何偏移都会导致发出警报。除此之外或另选地,可以存在基于偏移的严重性设置的警报级别-例如,偏移发生在环路的哪一部分和/或偏移发生的时间积分距离。除此之外或另选地,偏移的严重性的评估可以基于向量电描记图的一阶导数或更高阶导数。例如,即使区域508的下尖端(与环路501相交)位于基于振幅和方向的警示包络内,这些位置中的向量电描记图仍然在错误的方向上移动(交叉而不是沿着环路501)。斜率指示513(在向量电描记图507的异常环路上)和515(在基线向量电描记图上)指示仍可通过向量移动的方向区分的对应的时间点。
除此之外或另选地,关于参数时间(心跳相位)来定义警示包络。例如,还可以定义与基线向量电描记图的给定单个向量相关联的警示包络部分,以允许在时间(相位)上的向前和向后的一定量的差异,从而定义大致例如矩形(在2维中)或圆柱形(在3维中)警示包络。例如,图中的点512(在向量电描记图的异常环路507上)和511(在基线QRS环路501上)在时间上对应。但点512不仅在静态警示区域之外,更具体地,它滞后于定义在点511后面(并且任选地也在其前面)的时间“框”510。即使510的基于向量方向和振幅的警示包络被任意加宽(例如,加宽到框510A),该警示包络仍然不会包括点512。
这些考虑展示了如何将向量电描记图转换成“变化检测器”,该变化检测器可能同时对多个向量电描记图特征的变化敏感;例如,振幅、角度、斜率和参数相位(时间)。
尽管这些差异的图形表示可能难以用肉眼解释,但它们很容易转换为数字度量,从而允许使用视觉上更简单的方案,例如,关于图4描述的时间进程阈值方法。例如,振幅差、角度差、斜率差和参数相位滞后中的任一者都可以用作提供图4的“度量”轴的标量值。任选地,多个标量度量被组合成新的单个标量度量,例如,通过将它们组合到新向量(其具有例如振幅、角度、斜率和相位的分量)并找到该新向量的振幅。
患者个性化警告配置
现在参考图6,其示意性地概述了根据本公开的一些实施例的为图1A和/或图1B的装置设置警报级别的方法。在一些实施例中,该方法具有对警报级别的设置的附加或替代输出,例如,提前警告医生NOCD并发症的可能性,从而能够采取积极主动的措施。
SHD期间诱发NOCD的可能性可能取决于多种因素,例如:
·心脏传导系统的基线状况,
·患者年龄,
·患者性行为,
·患者体质,
·SHD手术本身的任何参数,例如,所使用的特定技术,
·所使用的装置,
·所使用的辅助装置(例如,护套、电线或球囊),
·伴随疾病(例如糖尿病),
·执行手术的操作者,
·执行手术的中心,和/或
·手术期间的实时监测水平。
在本公开的一些实施例中,警示和/或警报的默认和/或推荐阈值水平是基于与这些因素中的一个或多个或另一因素相关联的先前经验发现而设置的。
在框602处,在一些实施例中,从以临床研究环境执行的手术收集数据,包括手术结果、患者人口统计数据、基线ECG的特征和/或正在进行的ECG信号记录(和/或记录本身),和/或介入信息(例如,植入物类型和/或植入物大小)。
在框604处,在一些实施例中,应用数据挖掘工具来确定在框602中收集的信息与心脏传导系统损伤的所观察到的发展之间的可能相关性。在一些实施例中,所使用的工具包括支持向量机(SVM)和/或开发可以根据瞬时ECG信息瞬时更新的预测器的其他工具。
在框606处,在一些实施例中,基于在框604中确定的相关性设置警示范围。在一些实施例中,选择的目标包括(1)将阈值设置得足够低以至于不会遗漏任何NOCD,同时(2)避免可能导致医生学会理所当然地忽视警告的错误警报。由于在某些情况下可能没有完全满足这两个目标的设置,因此选择可对这两个目标进行权衡(例如,在允许小百分比的NOCD遗漏与大量潜在的错误警报减少之间进行平衡)。在一些实施例中,允许医生选择权衡(例如,通过调节一个或多个警示范围的大小),同时告知其关于假阳性和假阴性的预测结果。
除了警示之外,还可以基于预测器呈现发生传导系统损伤的可能性的一个或多个指示。
应当注意,图2涉及确定与模板ECG信号的差异。除此之外或另选地,在一些实施例中,警示范围是根据当前数据描述的情况(即,包括正在进行的ECG信号以及关键预测因子的数据)来设置的,当前数据描述的情况类似于根据框602至604的数据和分析与NOCD相关联的情况。这具有鼓励医生在高风险病例中采取额外的预防措施的潜在优势,例如,在治疗期间积极主动将起搏器预先植入具有发展为NOCD的特殊风险的患者的心脏。因此,框606中的警示范围的设置是任选的。
心脏传导系统的解剖
现在参考图7A,其示意性地展示了心脏50的传导系统的解剖元素。作为参考,示出了包括右心房40、左心房41、右心室42和左心室43的心腔,以及三尖瓣34、肺动脉瓣33、二尖瓣31和冠状动脉瓣32。
在功能正常的心脏中,电脉冲始于窦房结10。通向心室的脉冲通路沿结间通路26、27行进至AV结(房室结)11。另一条脉冲通路沿着巴赫曼束25通向左心房。
从AV结11开始,脉冲沿着希氏束13继续,并很快在右束支24与左束支23之间分支。左束支23进一步分叉成前分支21、后分支22,分支和束本身中的每一个最终分叉成遍布心肌的许多浦肯野纤维。
鉴于它们的结构顺序,可以理解的是,沿着传导通路较早的传导阻滞可能影响多个下游结构的传输,以及这些下游结构刺激的心腔或其部分。例如,希氏束13的损害可影响两个心室腔42、43的电传导;左束支23或右束支24的损害可分别选择性地影响左心室43或右心室42。此外,沿着左束支23的损害的位置可以确定通过前束21和后束22中的一个或两个的传输是否也受到影响。前束21和后束22也可以独立于依赖左束支23的其他传导通路而受到危害。
因此,完全或部分传导阻滞导致的ECG时间延迟可以根据可能是损伤的位点的特定区域来根据它们的模式进行解释。
心脏传导阻滞警报指示器和控件示例
现在参考图7B,其示意性地展示了根据本公开的一些实施例的用于指示现有和/或早期心脏传导阻滞以及调节心脏传导阻滞警报设置的用户界面元素。
图7B展示了在本公开的一些实施例中使用的用户界面控件/指示器。
指示条701、711、721、731中的每一个对应于心脏传导系统的不同的结、束、分束和/或多个此类结构。这些结构的示例包括AV结11、希氏束13以及右束、左前束和左后束24、21、22。
对于每个指示条701、711、721、731:刻度线700(左侧刻度线)表示心脏传导阻滞参数的基线值(在本文也称为“参考值”),而刻度线706(右侧刻度线)表示心脏传导阻滞参数的值,该值指示满足预先确定的心脏传导阻滞状况(心脏传导阻滞状况值)。
在这两个刻度线中间,标记704、714、724、734指示心脏传导阻滞参数的当前值,与心脏传导阻滞状况值与基线值的距离相比,根据当前值与基线值的分数距离,每个标记位于刻度线700与706之间。
触发标记708、718、728、738指示任选的警报阈值,其可以设置在预先确定的位置和/或用户控制的位置。警报阈值选择系统触发警报的灵敏度。任选地,警报阈值被设置为与心脏阻滞状况值相同(即,在刻度线706处),或者根据默认值设置为较低的值、考虑到辅助状况(例如,测量的稳定性)和/或用户偏好从默认值修改的值。
在所示示例中,表示例如AY结和/或希氏阻传导滞束的标记734刚好位于基线(0%)刻度线上方,并且低于触发标记738设置的警报阈值。
表示例如右束支传导阻滞的标记704的位于略高于标记734处,但仍远低于25%的传导阻滞标记,并且低于触发标记708设置的阈值。
表示例如左前束传导阻滞的标记714大致位于25%刻度线与50%刻度线之间的中间处;并且超过触发标记718设置的阈值。在一些实施例中,这会触发警报指示,例如视觉警示221、触觉警示222和/或听觉警示223中的一个或多个。
表示例如左后束传导阻滞的标记724也位于25%刻度线下方,并且还位于由触发标记728设置的阈值下方。
图7B的这种传导阻滞指示模式表明特别是在左束支23的前束21上诱发或发展的传导阻滞。后束22的可能的部分受累表明损害可能靠近前束21的根部。AV结/希氏束11(在指示条731处)和右束支24(在指示条701处)的略微升高的值可能是由于患者状态的一般变化(例如,心率减慢);医生任选地考虑这样的一般因素以解释左前束的明显的部分传导阻滞的严重性。在一些实施例中,任选地调节警报阈值(例如,阈值718),例如,向上以有助于不考虑不太可能是由于局部损伤造成的全局传导速率减慢(例如,在多个通道之间以亚阈值水平共享的减慢)的影响。
在一些实施例中,每个指示条701、711、721、731的基线设置被设置为在诸如装置植入等的可能的危险手术活动开始之前从患者的心脏测量的值。任选地,基线设置被设置为术中测量的值,除此之外或另选地,被设置为术前测量的值。在一些实施例中,基线设置基于公认的“正常”值(例如,对于来自在年龄、性别、平均心率、一般医疗状况和/或其他标准方面与患者匹配的群体的人是正常的)。在此类实施例中,将患者自己的基线值显示为单独的指示(例如,作为另一标记)可能仍然是有用的。与患者自己的基线和群体匹配的基线进行比较的潜在优势是,可以向医生强调在达到心脏传导阻滞标准之前心脏传导阻滞参数的可用工作范围的绝对大小。例如,这可以帮助将手术之间的测量噪声的范围归一化,这可以帮助医生将测量参数值的可变性归因于测量不稳定性,或者归因于心脏本身内部发生的某些实际变化。
可能还有其他调节设置。例如,可以存在一个或多个设置来控制最近测量值的加权以获得所显示的当前值。多个最近测量值的加权平均值具有减少由于测量误差引起的虚假警报触发的潜在优势。如果选择加权以便使用较少的测量值(并且任选地仅使用最近的测量值),则可以提高警报系统的时间响应性。任选地,两种类型的加权函数都被使用,任选地每种加权函数各自具有其自己的阈值。例如,图7B的每个指示器的深色条可以被设置为遵循相对最近的测量时段(例如,最后一次或两次心跳),而滑动指示器704、714、724、734可以指示较长测量时段内的平均值。可以提供警示以提醒进入警示区和/或保持在警示区中(例如,高于阈值)达特定时间段的任何一个或多个指示。警示可以被配置为根据在警示区中花费的时间,和/或根据指示值进展到警示区的深度而增加强度和/或另一种类型的坚持(例如,重复)。
应当理解的是,所示出的指示器/控件设计的细节是指示性的并且不限于明确示出和/或描述的形式。例如,可以通过刻度盘指示器、诸如圆的其他填充形状、数字指示器、颜色变化指示、图标显示、大小变化和/或运动(例如,震动或脉动)来指示朝向完全传导阻滞的进展。除此之外或另选地,可以例如经由声音或触觉输出向非视觉感觉形态提供指示。
在一些实施例中,图7B中滑块的作用是使用心脏图(例如,如图7A的心脏图)来实现的,其中传导系统的不同部分根据设置图7B中的标记704、714、724、734的位置的值以差异示出(例如,颜色差异,例如,范围从绿色到黄色和橙色到红色的颜色光谱)。这具有更直接地向医生指示在解剖学上引起传导阻滞的潜在优势。
状况指示的根本原因的确定
如前所述,对心脏传导系统的不同部位的伤害可能导致不同类型的心脏传导阻滞。下表指示了临床上公认的不同传导阻滞状况的示例(左列),以解剖结构(顶行)为索引,这些结构的功能由于临床情况而在生理上受到危害。可以设计临床标准以根据左列或顶行产生确定。在某些情况下,临床状态和受影响的结构实际上是紧密联系的;例如,右束支传导阻滞(RBBB)影响右束。在其他情况下,临床状态具有下游影响;例如,AV传导阻滞影响左右结构。因此,下表中的每一个结构都与多个不同的状况相关联。
在一些实施例中,可用的临床标准组(例如,将被转换成分级标准组,如下面关于图8所描述的)是根据状况而不是结构来表达的。图7B的指示条与每个结构相关联。任选地,从状况到结构的转换包括使用给出适用于给定结构的所有状况的最大值(最大危害)的分级状况评估。
下表中的缩写是根据一组通用术语建立的:每个术语中的最后一个“B”是指“传导阻滞(block)”,“R”和“L”是指“右(right)”和“左(left)”,“BB”是“束支(bundle branch)”,“AF”和“PF”分别是指前束和后束。
心脏传导阻滞标准
现在参考图8,其示意性地展示了根据本公开的一些实施例的用于将传导阻滞和/或部分传导阻滞的临床标准转换成用于亚阈值传导阻滞的分级评估的算法的算法策略,以及这些算法的使用。
将心脏传导阻滞标准作计算和组合为分级指示
在一些实施例中,心脏传导阻滞状况值是根据公认的(即,数据支持的)临床标准生成的。存在几种不同类型的心脏传导阻滞,通常会提供多种标准来帮助诊断,这些标准被结构化成组,以便进行正确的诊断并避免错误的发现:是否完全是虚假的;或者可能接近,但仍然太不正确或不精确,无法指导临床决策。在一些实施例中,框800表示一个或多个此类结构化临床标准组。
在一些实施例中,框802、804表示将框800的临床标准组变换成算法,该算法产生临床状态的分级亚阈值指示,同时保留原始临床标准组的逻辑(以及在相关的情况下,比较值的)的主要方面。在一些实施例中,分级亚阈值指示用于生成适用于警告显示和/或警报触发的值,例如如关于图1A至图1B、图2,以及图7A至图7B所描述的。
在一些实施例中,变换的过程更具体地被选择为保留类别结果-即,当存在疾病状态时,只要相关,分级标准就会给出与原始算法相同的超阈值结果。然而,还提供了亚阈值指示。
在一些实施例中,框802指示将一个或多个阈值(真或假)标准转换成具有分级范围的值。例如,可以通过断言存在于任何基线值与传导阻滞阈值之间的范围,然后将标准表示为范围两端之间的分数值来执行该转换。例如,范围转换标准的值v可以表示为
在框804处,在一些实施例中,组合框802的分级标准。在一些实施例中,在临床评估标准中通过AND连接两个或更多个基于数值的标准的情况下,仅采用最低值(最不指示传导阻滞的一个值)。
任选地,使用另一种组合方法。例如,可以将值相乘,然后根据结果计算对应于值的数量的阶根(例如,对于两个值为
在临床评估标准中通过OR连接两个或更多个基于数值的标准的情况下,任选地仅采用最大值(最能指示传导阻滞的一个值)。
任选地,可以插入标准作为增强器;即,在某种程度上,它可以用于调节另一标准或标准的组合的重要性,而不会使其本身成为充分的或必需的标准(例如,AND或OR组合的所选择的最小值或最大值)。例如,如果临床传导阻滞评估标准包括像这样的措辞:aESPECIALLY IF b、a OCCASIONALLY WITH b或a TYPICALLY WITH b,则任选地使用用于标准b的附加的范围转换标准v
除此之外或另选地,可以使用其他类型的组合。例如,可以使用S型协函数来代替和/或附加于刚刚描述的根阶调节函数组。在根阶调节形式中,可以使用附加偏移量,使得kf(b)范围在零以上和以下,从而允许它根据它自己的值(例如,振幅、与阈值的距离或其他度量)充当另一标准的正或负增强器。
如从框801开始的行所指示的,可以使用布尔代数规则重写标准(在应用框802或804的操作前后或同时),使得它们可以被组合。例如,可以注意到,包含多个子标准的NOT类型标准可以使用布尔代数规则降低到每个单独子标准的级别,即:
某些标准最初可根据在一个或多个ECG导联中是否“存在”(或不存在)某个特征来表达,而没有提及特定的阈值。任选地,使用被发现用于对示例性记录起作用的检测参数将标准转换为阈值。可以调节参数以考虑特定的记录状况,例如,基于相对于附近ECG界标的振幅和当特征出现时ECG导联中的预期心跳相位。振幅本身可以是噪声振幅调节的,例如,如果信号噪声级较低,则振幅较大。任选地,模板导联被记录或生成并用于设置“具有该特征”的标准。例如,模板导联用于通过在某些数据运算中将特征与所记录的数据组合来检测该特征:例如,减法、乘法和/或相关运算。可以将该运算应用于特征的“最小可检测”示例(任选地对应于模板本身)与基线导联之间的差异归一化以生成对应的范围转换标准。
用于心脏传导阻滞评估的临床标准的示例
已经提出了与心脏传导结和/或主要传导分束/束(术语“分束”和“束”可互换使用)中的一个或多个有关的各种标准。在一些实施例中,所使用的临床标准包括由荷兰鹿特丹伊拉斯姆斯大学医学信息学系(the Department of Medical Informatics at theErasmus University of Rotterdam in the Netherlands)开发的MEANS(模块化ECG分析系统)标准(Bemmel JH等人,“模块化ECG分析系统MEANS的方法(Methodology of themodular ECG analysis system MEANS)”,方法信息医学.1990年9月;29(4):346-53),和/或其他已发布的标准,例如Surawicz等人在“关于心电图标准化和解释的AHA/ACCF/HRRS建议(AHA/ACCF/HRRS Recommendations for the Standardization and Interpretationof the Electrocardiogram)”(美国心脏病学会杂志,53:11,2009976-981)中所描述的。
应当提到的是,MEANS标准可能是转换为心脏传导阻滞状态的分级指示的特别好的起点,因为它们已经被形式化以根据布尔运算和值比较明确地将标准连接。例如,MEANS标准语句的片段可如下所示:
1.skip testsif:
Q wave in any of I,V5,V6
or QRS duration<=130ms
2.say:“LBBB”
if:
QRS area in V1<-100mVms
and S amplitude in V6<=1000μV
or-100<=QRS area in V1<-40mVms
and negative QRS amplitude>3times positive QRS amplitude in V1
and QRS area>0in V6
and intrinsicoid deflection>=50ms in V5 or V6
临床标准,例如MEANS标准,是一般定义的,即,不是针对特定患者个性化的,尤其是不是基于特定患者的预先存在的心脏传导阻滞亚阈值水平(如果有的话)的量度来个性化的。然而,仍可能存在根据特定次要因素(例如,心率)而普遍变化的阈值。
标准可以由多项测试组成,包括背景状况、定性测试和与高于或低于指定时间值的持续时间和/或间期相关的定量测试。基于指定的间值选择与指示器701、711、721、731中的每一个中的刻度线706相关联的值。指定的时间值本身可以根据相关联的因素而变化。标准的传导阻滞评估标准有时可能会建议省略测试的后面部分,因为较早的部分明显在非传导阻滞的范围内;然而,在本公开的一些实施例中,忽略这些“分流”指令以获得亚阈值传导阻滞的评估和/或基线值。其他标准会影响传导阻滞评估测量的有效性(例如,缺乏纤维性颤动),并且任选地保留这类标准。
作为所使用的标准的示例,在一些实施例中:一度AV传导阻滞(例如,如指示条731所指示的)被评估为在超过ECG中的P波与R波起点之间的心率相关间期时间时发生。心率相关间期可以基于单个值,例如,200毫秒;或例如使用下表计算:
任选地,差值用于选择心脏传导阻滞标准值(例如,将用于设置指示条731的刻度线706的值);例如,对于70BPM与130BPM之间的心率,从220毫秒到180毫秒的线性插值。
心脏传导阻滞标准值有效所基于的背景状况可以是没有正在进行的心律失常。在一些实施例中,如果在阈值间期值的测量之前存在至少例如10秒的正常窦性心律,则认为满足该背景状况。任选地,在正在进行的心律失常期间禁用与指示条731相关联的警报;任选地,指示条731本身的显示被禁用或减少,例如,通过淡化指示器731以指示其值当前对于触发警报无效。
在另一示例中,完全性右束支传导阻滞(RBBB)(例如,与指示条701的刻度706相关联)任选地与>120毫秒的QRS持续时间相关联;或者,如果是不完全性右束支传导阻滞,则为110毫秒至120毫秒。其他标准可与12导联ECG的特定导联相关联;例如,导联V1或V2中被称为rsr′、rsR′或rSR′的偏转特征(在其双峰形状后有时被称为“兔耳”模式);导联I和/或V6(成人)中的持续时间长于R波或超过40毫秒的S波;和/或导联V5和V6中的正常RR峰值时间,但在导联V1中RR峰值时间>50毫秒。延长的S波也可被称为“顿挫的”(例如,与它后面通常不同的特征混合在一起),如例如可在导联I、aVL、V5和/或V6中看到的。
在另一示例中,左束支传导阻滞(LBBB)可以基于延长的QRS持续时间(例如,>120毫秒)进行评估,与以下特征相关联,诸如:导联I、aVL、V5和V6中的宽切迹或顿挫的RR波;导联I、V5和V6中无q波;导联V5和V6中的R峰值时间大于60毫秒(但在导联V1、V2和V3中是正常的);和/或与QRS相比,ST波和T波的相反的极性。
在另一示例中,可以根据小于120毫秒的QRS持续时间和诸如导联I和aVL中的rS模式和/或导联III和aVF中的qR模式等的标准来评估左前束传导阻滞(LAFB)。
基线、测量、计算和显示
在一些实施例中,图8的其余框对应于关于图2描述的动作。
在框806处,在一些实施例中,生成基线值,例如如关于框206所描述的。任选地,基线值取自预先确定的值;例如,术前(当天或例如-两周之前)从静息的患者测量的值,或适合当前患者情况的值,这些值选自使用患者群体中的测量值建立的值。用于建立基线值的ECG记录的长度可包括约10秒的记录数据。
在框808处,在一些实施例中,测量标准输入,并且计算分级结果。例如,这可以如关于图2的框212、214大致描述的那样执行,并且更具体地执行计算,以适用于一个或多个分级标准组,例如,如关于框800至804所描述的那样。
在框810处,在一些实施例中,框808的动作的结果被显示,例如显示为指示条或另一种显示类型,例如,如关于图7A至图7B所描述的那样。
合成导联的生成
现在参考图9,其是示意性地展示根据本公开的一些实施例的从缩减的一组测量电极生成合成12导联ECG的方法的流程图。
心脏传导阻滞诊断的标准组通常参考12导联ECG(也被称为Einthoven-Wilson-Goldberger系统或EWG系统)的特定导联。
虽然12导联ECG是在心脏电生理学专家中众所周知的标准,但由于额外的时间、装备、培训、熟悉度、患者身体上的区域和/或12导联ECG设置可能对它们被要求执行的已经很苛刻的手术施加的复杂性,其在结构性心脏疾病专家领域中的使用可能被认为是一种负担。
因此,在一些实施例中,使用缩减数量的电极来提供12导联ECG结果的合成估计是潜在的优势。
即使在正常的12导联ECG内,一些导联是“合成的”也是正常的,例如,从而包括通过添加、减去、平均或以其他方式组合多个不同组的电极之间的记录获得的结果。存在还探讨了用于向量心电图的标准12导联ECG系统与Frank导联系统的相互转换的广泛文献。总的来说,导联推导主要有以下三种方法:
1.基于Frank躯干模型的方法,诸如众所周知的Dower变换和逆Downer变换(Dower,G.M.(1980)。从向量心电图导联得出心电图(On Deriving theElectrocardiogram from Vectorcardiographic Leads)。临床心脏疾病学,3(2),87-95;Edenbrandt,L.&.1988)。从12导联心电图合成的矢量心电图.逆Dower矩阵的优越性(ectorcardiogram synthesized from a 12-lead ECG:superiority of the inverseDower matrix)。心电学杂志,21(4),361-367)。
2.使用线性回归从可用的导联建立期望导联的统计方法。
3.个性化回归,针对每个患者执行回归的方法。
Dower方法/逆Dower方法被开发用于在12导联ECG的10个电极与Frank系统的X-Y-Z轴导联之间相互转换。
原则上,相同的方法可以应用于四电极ECG系统,该四电极系统包括用于计算导联I、II和任选的导联III的手臂/腿部电极,以及第四电极,例如更靠近心脏但也一定程度地超出导联I、II和III的平面的V6,以便传递有关电场在第三(深度)维度上分布的一些信息。这为Frank系统的三轴导联提供了合理的近似值。
在一些实施例中,在图9中概述了用于生成12导联ECG系统的程序。
在框902处,在一些实施例中,通过计算由对应于可用通道的行组成的Dower变换的子矩阵的逆,将逆Dower变换应用于4电极系统901的导联。实际上,使用了12导联变换矩阵,但仅针对可用通道“填充”。
这会产生框903,估计的Frank导联。
从那里开始,应用正常的Dower导联变换,以从估计的Frank导联生成12导联系统。
应当理解的是,这并不是“无中生有”;根据图9的方法生成的12导联系统中的信息无法供应原始4导联数据中缺失的信息。对于本发明的一些实施例,实用性在于它创建了处于一种格式的导联,尽管可能是某种退化的格式,该格式对应于依赖于12导联系统的诊断标准组所描述的格式。
概述
预期在该申请的专利有效期内,将开发出许多相关的结构性心脏疾病介入治疗;术语结构性心脏疾病介入的范围旨在包括所有此类先验新技术。
如本文所用的关于量或值,术语“约”是指“在±10%以内”。
术语“包括(comprises/comprising)”、“包含(includes/including)”、“具有(Having)”及其同源词意味着“包含但不限于”。
术语“由…组成(consisting of)”意指“包含但限于”。
术语“基本上由…组成”是指组合物、方法或结构可以包含其它成分、步骤和/或部分,但条件是另外的成分、步骤和/或部分不会实质上改变所要求保护的组合物、方法或结构的基本和新颖特征。
除非上下文清楚地另外指明,否则如本文所用的单数形式“一个”、“一种”以及“所述”包含复数指示物。例如,术语“化合物”或“至少一种化合物”可以包含多种化合物,包含其混合物。
词语“示例”和“示例性”在本文中用于意指“充当示例、实例或说明”。描述为“示例”或“示例性”的任何实施例不一定被解释为比其他实施方案更优选或更有利,和/或排除来自其他实施例的特征的并入。
在本文,词语“任选地”意指“在一些实施例中提供而在其他实施例中不提供”。本公开的任何特定实施例可以包括多个“任选”特征,除非这些特征冲突。
如本文所使用的,术语“方法”是指用于完成给定任务的方式、手段、技术和程序,包含但不限于化学、药理学、生物学、生物化学以及医学领域的从业者已知的或容易依据已知方式、手段、技术和程序开发的那些方式、手段、技术和程序。
如本文所用,术语“治疗”包括消除、实质上抑制、减缓或逆转病症的进展,实质上改善病症的临床或美学症状或实质上防止病症的临床或美学症状的出现。
在整个本申请中,可以参考范围格式来呈现实施例。应当理解的是,采用范围格式的描述仅为了方便和简洁起见,并且不应当解释为是对本公开的描述的范围的硬性限制。因此,对范围的描述应被视为已经具体公开了所有可能的子范围以及所述范围内的单独数值。例如,诸如“1至6”的范围的描述应被视为已经具体地公开了诸如“1至3”、“1至4”、“1至5”、“2至4”、“2至6”、“3至6”等的子范围,以及所述范围内的个别数字,例如,1、2、3、4、5和6。无论范围的广度如何,这都适用。
每当在本文中指示数值范围时(例如“10至15”、“10到15”或由这些另一此类范围指示连接的任何一对数字)都旨在包括在所指示的范围限度内(包括范围限度)的任何数字(分数或整数),除非上下文另有明确规定。短语第一指示数字与第二指示数字“之间的变动范围/范围(range/ranges)”以及第一指示数字“到(to/through)”、“至多到”、“直到”第二指示数字的“变动范围/范围”在本文可互换使用,并且意指包含第一所指示的数字和第二所指示的数字以及其间的所有分数和整数。
尽管已结合特定实施例提供了本公开的描述,但是很明显,许多变型、修改和变更对于本领域的技术人员而言是显而易见的。因此,意图涵盖落入所附权利要求书的精神和广泛范围内的所有这种替代方案、修改以及变化。
申请人的意图是将本说明书中所提及的所有公开、专利和专利申请通过引用以其全文并入说明书中,如同每个单独的公开、专利或专利申请在被引用时专门地并且单独地被指出它将通过引用并入本文。此外,不应将本申请中对任何参考文献的引用或识别理解为承认该参考文献是作为本发明的现有技术可获得的。在使用章节标题的意义上,他们不应被解释为必然进行限制。另外,本申请的任何优先权文件在此通过引用整体并入本文。
应当理解,为了清楚起见,在单独实施例的背景下在本公开中描述的某些特征还可以以组合形式在单个实施例中提供。相反地,为了简洁起见,在单个实施例的背景下描述的不同特征也可以单独地或以任何合适的子组合或在适当情况下在本公开的任何其他所描述的实施例中提供。在各个实施例的上下文中描述的某些特征不应被视为那些实施例的基本特征,除非所述实施例在不具有那些元件的情况下无效。
另外,本申请的任何优先权文件在此通过引用整体并入本文。
- 一种手术室信息监测警报系统
- 术中电生理监测及Ebus术中全麻下唇齿、内镜保护牙垫
